Introducción
La insuficiencia cardiaca (IC) no es un diagnóstico patológico único, sino que se trata de un síndrome clínico causado por una anomalía cardiaca estructural o funcional. La identificación de la etiología es fundamental para el diagnóstico de la IC, ya que la afectación específica puede determinar el tratamiento. Normalmente la IC está causada por una disfunción miocárdica (ya sea sistólica, diastólica o ambas)1,2.
La miocardiopatía dilatada idiopática (MCDI) es un síndrome clínico caracterizado por la presencia de dilatación de uno o ambos ventrículos asociado a un deterioro de la función sistólica. Su incidencia se estima entre 5-8 casos cada 100.000 habitantes por año. La MCDI constituye una de las causas más importantes de IC en la población joven. Siendo una causa importante de morbimortalidad cardiovascular, pudiendo llegar incluso hasta el 50% de mortalidad y arritmias a los 2 años después de efectuado el diagnóstico.1,3
Las guías para el diagnóstico y tratamiento de la IC recomiendan que los pacientes con insuficiencia cardiaca con fracción de eyección del ventrículo izquierdo reducida (ICFEr) reciban tratamiento con: betabloqueante (BB), inhibidores de la enzima convertidora de angiotensina (IECA) o antagonistas de los receptores de la angiotensina II (ARA-II) o inhibidores del receptor de angiotensina-neprilisina (ARNI), antialdosterónicos e inhibidores del cotransportador sodio-glucosa tipo 2 (islgt-2) (Tabla 1). Así como la inclusión en programas de rehabilitación cardiaca (RHC) (Tabla 2). Todos ellos con un nivel de recomendación IA.
Distintos ensayos clínicos y metaanálisis de datos de pacientes con ICFEr muestran que el ejercicio de rehabilitación mejora el consumo pico de oxígeno (VO2), la capacidad de ejercicio y la calidad de vida, reduciendo así el número de hospitalizaciones4-5
Tabla 1
Tratamientos farmacológicos indicados para pacientes con insuficiencia cardiaca (NYHA II-IV) y fracción eyección reducida (FEVI < ó=40%). Fuente: McDonagh T.A et.al.4
| Recomendaciones | Clase (a) | Nivel (b) |
|---|---|---|
| Para los pacientes con IC-FEr, se recomienda un IECA para reducir el riesgo de hospitalización por IC y muerte. | I | A |
| Para los pacientes con IC-FEr estable, se recomienda un bloqueador beta para reducir el riesgo de hospitalización por IC y muerte. | I | A |
| Para los pacientes con IC-FEr, se recomienda un ARM para reducir el riesgo de hospitalización por IC y muerte. | I | A |
| Para los pacientes con IC-FEr, se recomienda la dapaglifozina o la empaglifozina para reducir el riesgo de hospitalización por IC y muerte. | I | A |
| Para los pacientes con IC-FEr, el sacubitrilo-valsartán está recomendado como sustituto de los IECA para reducir el riesgo de hospitalización por IC y muerte. | I | B |
ARM: antagonistas del receptor mineralcorticoides; FEVI: fracción de eyección del ventrículo
izquierdo; IC: insuficiencia cardiaca;
IC-FEr: insuficiencia cardiaca con fracción de eyección reducida; IECA: inhibidor de la enzima de conversión
de la angiotensina;
NYHA: clase función de la New York Heart Association.
(a) Clase de recomendación.
(b) Nivel de evidencia.
Las guías para el diagnóstico y tratamiento de la IC recomiendan que los pacientes con ICFEr reciban tratamiento con cuádruple terapia, con nivel de recomendación IA.
Tabla 2
Recomendaciones sobre la rehabilitación cardiaca basada en el ejercicio físico para pacientes con insuficiencia cardiaca crónica
| Recomendaciones | Clase (a) | Nivel (b) |
|---|---|---|
| Se recomienda el entrenamiento físico para todos los pacientes que puedan realizarlo a efectos de mejorar la capacidad de ejercicio y la calidad de vida y reducir las hospitalizaciones por IC. | I | A |
| Se debe considerar un programa de rehabilitación cardiaca basada en el ejercicio supervisado para los pacientes con enfermedad más avanzada, fragilidad o comorbilidades. | IIa | C |
IC: insuficiencia cardiaca.
(a) Clase de recomendación.
(b) Nivel de evidencia.
(c) Para los pacientes que pueden cumplir con un programa de ejercicio.
(b) Nivel de evidencia.
Fuente: McDonagh T.A et.al.4
A la vista de esta patología se describe un caso clínico, en el que la paciente presenta un primer episodio de insuficiencia cardiaca congestiva (ICC) con disfunción ventricular severa biventricular y miocardiopatía dilatada. El objetivo desde nuestra consulta de enfermería de IC es describir, junto con la unidad de RHC, un plan de cuidados individualizado para resolver las necesidades identificadas y detectar signos y síntomas de descompensación.
Observación clínica: descripción del caso
Mujer de 41 años que acude a urgencias por un cuadro de dos semanas de evolución consistente en disnea progresiva, hasta hacerse de mínimos esfuerzos, tos seca no productiva. Ortopnea, con dificultad de reposo nocturno en decúbito supino y episodios de disnea paroxística nocturna (DPN). Además de dolor punzante en hemitórax izquierdo relacionado con los movimientos respiratorios profundos y palpitaciones autolimitadas.
Antecedentes personales: alérgica a antiinflamatorios no esteroideos. Como factores de riesgo cardiovascular (FRCV): exfumadora hasta el embarazo de 4-6 cigarrillos al día durante 10 años, consumo ocasional de alcohol, diabetes gestacional que precisó insulinoterapia. Otros antecedentes: hipotiroidismo, depresión y ansiedad, asma. Intervenciones quirúrgicas: escoliosis, legrado, apendicitis. Parto eutócico hace 9 meses.
Tratamiento habitual: Cerazet 78 mcg/24h; Eutirox 75 mcg/24h; Zomig flash 5 mg/24h; Rivotril 2mg/24h; Zarelis Retard 150 mg /24h; Avamys 27,5 mcg 2 pulverizaciones nasales S/P C/24h; salbutamol inhalado y bilastina 20 mg s/p.
Se realiza:
-
Electrocardiograma: taquicardia sinusal con ondas T negativas de v4-v6.
-
Radiografía de tórax: cardiomegalia, derrame pleural izquierdo.
-
Ecocardiograma: ventrículo izquierdo dilatado, fracción eyección ventrículo izquierdo (FEVI: 5-10%), imagen sugestiva de trombo intraventricular, derrame pericárdico ligero. (Figura 1).
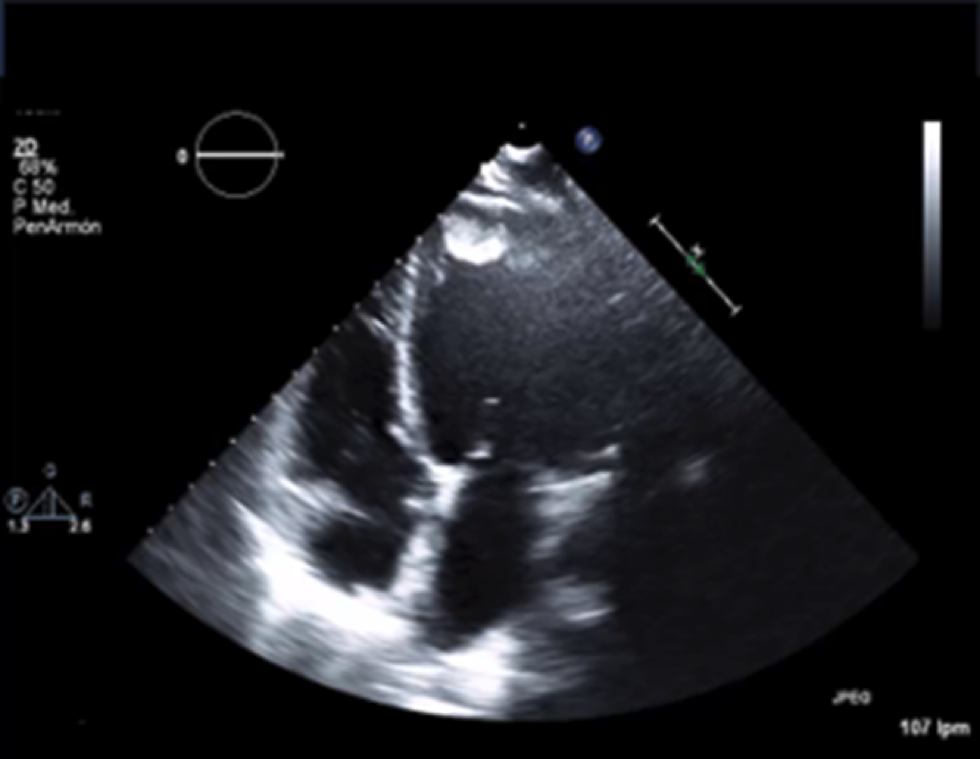 Figura 1. Ecocardiograma realizado en urgencias. Muestra
la dilatación del ventrículo izquierdo así como trombo intraventricular.
Figura 1. Ecocardiograma realizado en urgencias. Muestra
la dilatación del ventrículo izquierdo así como trombo intraventricular.
-
Analítica sanguínea: NT-proBNP: 9621 ng/L (<125.00); Hierro: 28ug/dl (35-145); Índice saturación Transferrina 7.88% (20.00- 50.00).
-
Resonancia magnética nuclear (RMN) cardiaca: miocardiopatía dilatada con disfunción severa biventricular. Trombo en ápex ventricular de 13 mm. Realce tardío intramiocárdico lineal en cara lateral del VI, este tipo de realce tardío no se presenta habitualmente en MCDI y puede encontrarse en relación con miopatías.
-
Pruebas genéticas: variante en heterocigosis en el gen DSP (NM_004415.3): c.43G >A (pGly15Ser), descrita en ClinVar como de significado clínico incierto.
-
Electromiograma (solicitado por neurología tras realizar interconsulta): No muestra cambios miopáticos o de polineuropatía en los músculos explorados, descartándose así miopatías.
Evolución
Buena evolución de los signos congestivos tras recibir furosemida a dosis altas en perfusión con un balance hídrico negativo. Pudiendo secuenciar el diurético a bolos y posteriormente a vía oral. Muestra mejoría clínica hasta la resolución de los signos congestivos, hemodinámicamente estable y sin desarrollo de bajo gasto, aunque tendente a la hipotensión, permitiendo iniciar dosis bajas de BB, IECAS y espironolactona. Precisó la administración intravenosa de carboximaltosa férrica1000 mg. Durante su ingreso es valorada e incluida en nuestra unidad de IC.
Es dada de alta con FEVI: 15% y con tratamiento: bisoprolol 2,5mg/24h; Enalapril 2,5 mg/24h; Espironolactona 25mg/24h; Ivabradina 7,5mg/12h; Furosemida 40mg (1-1-0); Omeprazol 20mg/24h; Sintrom según pauta. Resto de su tratamiento habitual igual. Y se deriva, de forma simultánea, a la unidad de IC avanzada y trasplante de referencia.
Durante el seguimiento en nuestra consulta de IC se titula el tratamiento óptimo y se inicia la cuádruple terapia, con un tratamiento final: Bisoprolol 1,25mg/24h; Sacubitrilo- valsartán 49/51mg/12h; Espironolactona 12,5mg/24h; Dapaglifozina 10mg/24h; Ivabradina 5mg/24h; Omeprazol 20mg/24h; Sintrom según pauta. Resto de su medicación habitual igual.
Evaluaciones posteriores muestran mejoría FEVI al 35% y de NT-proBNP:109 ng/l así como la disolución del trombo intraventricular. Se realiza ergoespirometría (con VO2:23,3), previa a la inclusión en el programa de RHC que tras 26 días con 52 entrenamientos (tanto en cinta rodante como en bicicleta estática) es dada de alta con ergoespirometría (VO2: 26,2) y FEVI: 40% (Figura 2). Mejorando de forma significativa la clase funcional y parámetros antropométricos, consiguiendo un control óptimo de los FRCV. Así como recomendaciones con el fin de poder incorporarse a la vida laboral.
 Figura 2. Ecocardiograma realizado al alta. Muestra la disolución
del trombo intraventricular.
Figura 2. Ecocardiograma realizado al alta. Muestra la disolución
del trombo intraventricular.
Valoración inicial de enfermería
Se realizó la valoración de la paciente siguiendo las 14 necesidades básicas de la vida diaria según Virginia Henderson.
-
Necesidad de respirar: presenta disnea de mínimos esfuerzos (camina unos 45 minutos al día, no puede coger a su hijo en brazos). Saturación basal 96%. Eupneica. Exfumadora.
-
Necesidad de alimentación/hidratación adecuada: peso:47,6 kg con un índice de masa corporal:20,6. Buen aspecto piel y mucosas. Dieta equilibrada. Restricción hídrica de 1000cc/día.
-
Necesidad de eliminación: Continente de ambos esfínteres. Presenta ligeros edemas en miembro inferiores. No refiere oligoanuria.
-
Necesidad de movilización: Es independiente para las actividades de la vida diaria (IAVDA) pero le cuesta caminar por la disnea.
-
Necesidad de reposo/ sueño: precisa medicación para favorecer el descanso nocturno.
-
Necesidad de vestirse y desnudarse: totalmente independiente.
-
Necesidad de mantener la temperatura corporal: afebril.
-
Necesidad de higiene corporal e integridad de la piel: es IAVDA. Bien hidratada y perfundida.
-
Necesidad de mantener la seguridad: Consciente y orientada. Colaboradora. Episodios de nerviosismo y llanto por la situación actual, el estar de baja laboral y no poder atender a su hijo. Con tendencia al mareo por las hipotensiones arteriales que presenta (85/46 mm de Hg).
-
Necesidad de comunicación: sin alteración. Gran labilidad emocional.
-
Necesidad de mantener las creencias y la religión: no refiere.
-
Necesidad de trabajar y realizarse: es profesora de infantil, pero en la actualidad está de baja por la enfermedad.
-
Necesidad de mantener actividades lúdicas: le gusta leer, pero no refiere ni muestra interés en ninguna otra actividad. Sólo se preocupa por su hijo que tiene 9 meses.
-
Necesidad de aprender: muestra interés y pregunta sobre el proceso de su enfermedad.
Plan de cuidados
Se elaboró un plan de cuidados en la primera visita antes del alta hospitalaria, se describieron los diagnósticos de enfermería según la taxonomía NANDA, se identificaron los Nursing Outcomes Classification (NOC), con sus indicadores, y las intervenciones ,Nursing Interventions Classification ( NIC), más representativas con sus correspondientes actividades (Tabla 3).
Tabla 3
Plan de cuidados. Fuente: elaboración propia
| NANDA 00025 DESEQUILIBRIO DE VOLÚMEN DE LÍQUIDOS | |
|---|---|
| NOC 0601 Equilibrio hídrico NOC 1902 Control de Riesgo |
NIC 4120 – Manejo de líquidos. Actividades:
|
| NANDA 00043 PROTECCIÓN INEFICAZ | |
| NOC 1803 Conocimiento: proceso de la enfermedad | NIC 2380 – Manejo de la medicación. Actividades:
NIC 5602 – Enseñanza: proceso de la enfermedad. Actividades:
NIC 5616 – Enseñanza: medicamentos prescritos. Actividades:
|
| NANDA 00146 ANSIEDAD | |
| NOC 1402 – Autocontrol de la ansiedad NOC 1704 – Creencia sobre la salud: percepción de amenaza |
NIC5820 – Disminución de la ansiedad. Actividades:
NIC 5230 – Aumentar el afrontamiento. Actividades:
|
Diagnósticos enfermeros NANDA, con los NOC identificados y las actividades correspondientes para cada NIC.
Fase diagnóstica:
Tras la valoración de la paciente se establecieron varios diagnósticos de enfermería NANDA, siendo los más importantes: - Desequilibrio de volumen de líquidos (00025) relacionado con ICC y medicación, manifestado por: disnea, ortopnea, DPN y edemas.
-
Protección ineficaz (00043) relacionado con la disminución de la capacidad de adaptación ante el nuevo proceso de la enfermedad así como su tratamiento, manifestado por: disnea, edemas, insomnio, debilidad e inmovilidad.
-
Ansiedad (00146) relacionado con grandes cambios en su vida cotidiana, manifestado por: angustia, temor y preocupación.
Fase de planificación:
En esta fase se presentaron los resultados NOC seleccionados con sus correspondientes indicadores. Para la medición de cada resultado se incorporaron ítems de valoración siendo el valor inicial del estado del paciente antes de la fase de ejecución (VI) y el valor deseado del estado del paciente en la evaluación final del proceso (VD). Se utilizó la escala tipo Likert de 5 puntos, siendo 1 la puntuación menos deseable y 5 la más deseada.
Fase de ejecución:
Durante la fase de ejecución se implementaron intervenciones planificadas en varias etapas para garantizar un cuidado integral y continuo:
-
Antes del alta hospitalaria, se inició la educación dietética y el control de líquidos, junto con la identificación de signos y síntomas de alarma. Se proporcionó toda la documentación necesaria, incluyendo un libro de registro de constantes y teléfonos corporativos, para respaldar la información verbal entregada. (NIC 4120: Manejo de líquidos).
-
En la primera visita a la consulta de enfermería de insuficiencia cardiaca, programada a los 7 días del alta, se llevaron a cabo diversas evaluaciones utilizando escalas estandarizadas, como el cuestionario de salud EuroQol-5d, la escala europea de autocuidado en IC, Barthel, Pfeiffer, Morisky Green y Predimed. (NIC 2380: Manejo de la medicación, NIC 5602: Enseñanza: proceso de la enfermedad).
-
Durante los siguientes 2 meses, se realizaron consultas de seguimiento cada 15 días para evaluar la evolución del paciente y ajustar el plan de cuidados según fuera necesario. (NIC 5616: Enseñanza: medicamentos prescritos).
-
Posteriormente, se programaron consultas mensuales durante 4 meses para continuar la evolución del paciente y brindando apoyo en su proceso de recuperación. (NIC5820: Disminución de la ansiedad, NIC 5230: Aumentar el afrontamiento)
-
Se mantuvo una visita cada 2 meses después de los primeros 6 meses de seguimiento para asegurar una atención continua.
-
En el octavo mes de seguimiento, se coordinó con el equipo de rehabilitación cardiaca para iniciar el programa correspondiente. Durante los 26 días de duración del entrenamiento, se evaluó conjuntamente el progreso de la paciente y se adaptaron las intervenciones.
-
Un mes después de finalizar el programa de rehabilitación cardiaca, se llevó a cabo la última visita en la consulta de enfermería de IC, durante la cual se revisaron los logros alcanzados y se proporcionaron recomendaciones para el cuidado continuo. Se procedió entonces al alta con la confianza de que la paciente contaba con las herramientas y el conocimiento necesarios para mantener su salud de manera óptima.
Fase de evaluación:
Se otorgó a cada resultado NOC una puntuación o valor conseguido (VC). La tabla 4 muestra los VC en cada fase de la ejecución. Al comparar estos valores con los VD de la fase de planificación se determinó la eficacia del plan de cuidados, consiguiendo los siguientes resultados (Tabla 4):
-
NOC 0601: Equilibrio hídrico: muestra una mejora significativa, alcanzando frecuentemente el valor deseado de 5.
-
NOC 1902: Control de riesgo: hay un progreso notable, con ambos indicadores alcanzando el conocimiento extenso deseado.
-
NOC 1803: Conocimiento del proceso de la enfermedad: muestra un progreso considerable hacia un conocimiento extenso, alcanzando en varios casos el valor deseado de 5.
-
NOC 1402: Autocontrol de la ansiedad: estos indicadores muestran mejoras graduales, alcanzando niveles de conocimiento moderado a sustancial.
-
NOC 1704: Creencia sobre la salud: percepción de amenaza: ambos indicadores reflejan una disminución en la percepción de amenaza, progresando hacia valores de conocimiento sustancial a extenso.8-10
Tabla 4
Fase de evaluación. Evaluación de los indicadores correspondientes a cada NOC en cada parte de la ejecución del plan de cuidados
| NOC 0601 Equilibrio hídrico (a) Indicadores: |
Visita prealta | 1ª Visita consulta Enfermería IC | 6ª Visita consulta Enfermería IC | Inclusión programa RHC | Alta RHC | Alta consulta enfermería IC |
|---|---|---|---|---|---|---|
| 060112: Edema periférico | VA1, VD5 | VC2 | VC5 | VC5 | VC5 | VC5 |
| 060101: Presión arterial | VA1, VD5 | VC3 | VC4 | VC4 | VC5 | VC5 |
| NOC 1902 Control
de Riesgo (b) Indicadores: |
Visita prealta | 1ª Visita consulta Enfermería IC | 6ª Visita consulta Enfermería IC | Inclusión programa RHC | Alta RHC | Alta consulta enfermería IC |
| 190208: Modifica el estilo de vida para reducir el riesgo. | VA2, VD5 | VC4 | VC5 | VC5 | VC5 | VC5 |
| 190216: Reconoce cambios en el estado de salud. | VA1, VD5 | VC2 | VC3 | VC4 | VC5 | VC5 |
| NOC 1803 Conocimiento:
proceso de la
enfermedad (b) Indicadores: |
Visita prealta | 1ª Visita consulta Enfermería IC | 6ª Visita consulta Enfermería IC | Inclusión programa RHC | Alta RHC | Alta consulta enfermería IC |
| 180302: Descripción del proceso de la enfermedad. | VA1, VD5 | VC1 | VC3 | VC4 | VC5 | VC5 |
| 180303: Descripción de las causas o factores contribuyentes. | VA1, VD5 | VC2 | VC4 | VC4 | VC5 | VC5 |
| 180304: Descripción de los factores de riesgo. | VA1, VD5 | VC3 | VC4 | VC5 | VC5 | VC5 |
| 180306: Descripción de los signos y síntomas. | VA1, VD5 | VC3 | VC4 | VC5 | VC5 | VC5 |
| 180311: Descripción de precauciones para prevenir complicaciones. | VA1, VD5 | VC2 | VC3 | VC3 | VC4 | VC5 |
| 190801: reconoce los signos y síntomas que indican riesgo. | VA1, VD5 | VC4 | VC5 | VC5 | VC5 | VC5 |
| 190801: identifica los posibles riesgos para la salud. | VA1, VD5 | VC4 | VC5 | VC5 | VC5 | VC5 |
| 191401: reconoce el riesgo de enfermedad cardiovascular. | VA1, VD5 | VC3 | VC4 | VC5 | VC5 | VC5 |
| NOC 1402 Autocontrol de
la ansiedad (b) Indicadores: |
Visita prealta | 1ª Visita consulta Enfermería IC | 6ª Visita consulta Enfermería IC | Inclusión programa RHC | Alta RHC | Alta consulta enfermería IC |
| 140204: busca información para reducir la ansiedad. | VA1, VD5 | VC2 | VC2 | VC3 | VC4 | VC4 |
| 140206: utiliza estrategias de superación efectivas. | VA1, VD5 | VC2 | VC2 | VC2 | VC3 | VC4 |
| 140217: controla la respuesta de ansiedad del paciente o familia. | VA1, VD5 | VC1 | VC2 | VC2 | VC3 | VC4 |
| NOC 1704 Creencia sobre
la salud: percepción de
amenaza (b) Indicadores: |
Visita prealta | 1ª Visita consulta Enfermería IC | 6ª Visita consulta Enfermería IC | Inclusión programa RHC | Alta RHC | Alta consulta enfermería IC |
| 170401: percepción de amenaza para la salud. | VA1, VD5 | VC3 | VC3 | VC4 | VC5 | VC5 |
| 170411: impacto percibido sobre el estilo de vida futuro. | VA1, VD5 | VC1 | VC2 | VC2 | VC3 | VC4 |
VA: Valor Actual; VD: Valor Deseado y VC: Valor Conseguido.
Puntuación Escala Likert a: (1) grave, (2) sustancial, (3) moderado, (4) leve, (5) ninguno.
Puntuación Escala Likert b: (1) ningún conocimiento, (2) conocimiento escaso, (3) conocimiento moderado, (4)
conocimiento sustancial, (5) conocimiento
extenso.
Fuente. Elaboración propia.
Discusión
En nuestro hospital la RHC se ha enfocado a los pacientes que han sufrido un evento de infarto agudo de miocardio, nuestra paciente se ha podido beneficiar de este programa, siendo un éxito total.
Supuso todo un reto, por la edad, su reciente maternidad y ser una persona sana sin haber tenido previamente problemas cardiológicos. Pero sobre todo por la coordinación entre dos equipos: la consulta de enfermería de IC y RHC, generándose unos beneficios que vienen establecidos por varios aspectos, como son:
-
El seguimiento más estrecho del paciente.
-
La educación impartida al paciente para lograr que sea autónoma en:
-
Reconocer los síntomas de empeoramiento de su enfermedad
-
Manejar y ajustar tratamiento según síntomas.
-
Realizar ejercicio físico regular.
-
Llevar una dieta adecuada.
-
Lograr una buena adherencia a su tratamiento.
-
-
El entrenamiento físico individualizado para lograr una mejoría de su capacidad funcional.
-
Optimización de tratamiento farmacológico.
El plan de cuidados ha permitido garantizar la calidad de los cuidados enfermeros y optimizar la situación de la paciente. La evolución clínica nos obliga a reevaluar los planes de cuidados y a un replanteamiento continuo de las necesidades del mismo. Constatándose la importancia de la comunicación y la estrecha colaboración que debe haber entre los dos equipos.
Conclusiones
La coordinación entre la consulta de enfermería de insuficiencia cardiaca y la unidad de rehabilitación cardiaca es un pilar fundamental para optimizar el cuidado integral de los pacientes. Este enfoque colaborativo ofrece numerosos beneficios que impactan positivamente en la calidad de vida y el pronóstico de los pacientes. No solo mejora la capacidad funcional y la calidad de vida de los pacientes, sino que también reduce el riesgo de hospitalización y mejora el pronóstico a largo plazo.
Esta colaboración fortalece el enfoque multidisciplinar del tratamiento, mejora los resultados clínicos y promueve el bienestar general de los pacientes, destacando así su importancia fundamental en el sistema de salud.
En general, los resultados obtenidos están alineados con la literatura científica existente, que apoya la efectividad de la educación del paciente, las intervenciones de modificación del estilo de vida y las técnicas de manejo del estrés y la ansiedad. Esto sugiere que las intervenciones aplicadas han sido efectivas y que el progreso observado en los indicadores es consistente con las expectativas basadas en la investigación científica.
Implicaciones éticas
Publicar un caso clínico de una paciente debe ser abordado con sensibilidad y responsabilidad por parte de los profesionales de la salud que formamos parte de este proceso.
En primer lugar, la confidencialidad de la paciente es fundamental. Se debe proteger su identidad en todo momento, lo que incluye evitar detalles que puedan identificarla. La privacidad debe ser preservada tanto en la publicación como en cualquier discusión relacionada.
El consentimiento informado es otro aspecto crucial, es necesario obtenerlo. Esto implica explicar claramente los propósitos de la publicación, los riesgos y beneficios potenciales, y garantizar que está de acuerdo con la divulgación de su caso.
Además, se deben tener en cuenta los principios de beneficencia y no maleficencia. Los profesionales de la salud tienen la responsabilidad de buscar el beneficio el paciente y evitar causar daño. Esto significa que deben considerar cuidadosamente si la publicación del caso clínico podría afectarla negativamente así como a otros individuos involucrados.
El respeto a la autonomía también es crucial. Los pacientes tienen derecho a tomar decisiones sobre la divulgación de su información médica. Por lo tanto, se debe permitir que el paciente participe en el proceso de toma de decisiones y se respete su derecho a negarse a que se publique su caso clínico.
Asimismo, es importante considerar el principio de justicia. ¿Beneficia la publicación del caso clínico a la comunidad médica en general? ¿Contribuye al avance del conocimiento médico y a mejorar la atención de otros pacientes en el futuro? Estas son preguntas importantes que deben ser consideradas antes de proceder con la publicación.
Por último, se debe prestar atención a posibles conflictos de intereses. Los autores de la publicación debemos revelar cualquier relación financiera o de otro tipo que puedan tener con empresas farmacéuticas u otras instituciones que podrían influir en la objetividad de la información presentada.
Declaramos, de forma explícita, nuestra participación intelectual
en el manuscrito y consentimiento con el contenido
de la versión enviada, sin existir ningún conflicto de intereses
ni éticos que confluyan en el manuscrito.
Declaramos que el manuscrito no ha sido publicado, enviado,
ni está en evaluación por ninguna otra revista científica.