Introducción
La insuficiencia cardiaca (IC) es un síndrome heterogéneo constituido por signos y síntomas de nueva aparición o por un agravamiento gradual-rápido de la IC que requiere tratamiento urgente1. La IC supone un desafío sociosanitario por su gran prevalencia, su gravedad clínica y sus costes asociados. La mayoría de los pacientes sufren descompensaciones que en muchas ocasiones causan hospitalizaciones2,3,4. Estos episodios, además de que producen el mayor coste relacionado con la enfermedad, tienen un impacto negativo en la calidad de vida y el pronóstico de los pacientes4,5. Es preciso desarrollar estrategias encaminadas a evitar descompensaciones o a la identificación que permita una intervención temprana y se evite la hospitalización6.
El diagnóstico de la IC requiere la presencia de síntomas y signos de IC y evidencia objetiva de disfunción cardiaca. Entre los síntomas típicos están la disnea, la fatiga y la inflamación de tobillos7. Los síntomas y signos por sí solos son insuficientes para establecer el diagnóstico de IC. La evaluación de estos pacientes se realiza con pruebas diagnósticas como son el electrocardiograma (ECG), determinación de pépticos natriuréticos, análisis de parámetros bioquímicos, ecocardiografía, o una radiografía de tórax. Este diagnóstico requiere una presencialidad por parte del paciente al centro sanitario, lo que en ocasiones la antelación ante una descompensación puede verse mermada.
Por ello, se ha planteado la necesidad de la detección temprana de la descompensación mediante otros parámetros como son el incremento de presiones de llenado ventricular, el aumento de tonos simpáticos, o el descenso de la impedancia torácica, entre otros. Todos estos datos se pueden obtener hoy en día de forma conjunta gracias al novedoso desarrollo de la herramienta HeartLogic8.
HeartLogic es una herramienta incorporada a una gama determinada de desfibriladores automáticos implantables (DAI) simples o con terapia de resincronización cardiaca (TRC), la cual puede predecir eventos de insuficiencia cardiaca con una antelación estudiada de 1 mes. Este algoritmo mide y analiza 5 parámetros (tonos cardiacos, impedancia torácica, frecuencia respiratoria, frecuencia cardiaca nocturna y actividad física) mediante sensores inteligentes añadidos a los dispositivos (Figura 1) y los combina para generar un valor numérico indicativo de descompensación8,9,10. La señal de alerta avisa cuando el umbral supera el valor 16 (así establecido y validado por el estudio de diseño). Dicha información la recibimos de forma telemática gracias a la plataforma de monitorización remota LATITUDE, con lo que este seguimiento no supone ningún desplazamiento del paciente a no ser que exista una alerta.
 Figura 1. Componentes algoritmo Heart Logic. Esquema donde se especifican los diferentes componentes del sensor “Heart Logic” y los sensores accesorios con los que cuentan los desfibriladores “Boston”.
Figura 1. Componentes algoritmo Heart Logic. Esquema donde se especifican los diferentes componentes del sensor “Heart Logic” y los sensores accesorios con los que cuentan los desfibriladores “Boston”.
El sensor fue validado por el estudio MultiSENSE9, el cual estableció el límite de entrada y salida en alerta de un paciente y la precocidad de la descompensación. Estudios recientes nacionales como el RE-HEART8 han estudiado más este instrumento con resultados muy positivos y que aportan utilidad en la práctica clínica. Aun así la experiencia sigue siendo escasa y por ello es necesario realizar más investigaciones que aporten evidencia sobre la utilidad y eficacia de esta herramienta y la incorporación del sensor del sueño11. Hay que añadir también que dichos dispositivos cuentan con más parámetros adicionales de mediciones que nos aportan información interesante en los pacientes de IC. Uno de estos parámetros es la inclinación a la hora de dormir que siempre se ha realizado de forma subjetiva mediante el conteo de almohadas y ahora los DAIs Boston Scientific nos permiten medirla de forma exacta mediante grados. Para la activación de este sensor simplemente hay que calibrar el sensor de forma presencial en la consulta. Colocaríamos al paciente en posición de decúbito y en bipedestación realizando un registro en cada una de estas posturas que sirven como referencia al desfibrilador.
El uso de dicho algoritmo junto con la información proporcionada por el sensor de la inclinación del sueño podría permitirnos la anticipación a la descompensación aguda por IC y así conseguir evitar hospitalizaciones.
Objetivo
Analizar los casos de alertas generados a través del algoritmo HeartLogic en pacientes portadores de desfibriladores implantables para identificar de forma precoz los casos de descompensación de insuficiencia cardiaca.
Identificar los eventos clínicos de insuficiencia cardiaca y establecer la posible asociación con los casos de alertas.
Material y métodos
El estudio consiste en un registro uni centro observacional, longitudinal y prospectivo.
Población a estudio
Se trata de un muestreo por conveniencia no probabilístico y no aleatorio.
Se incluye a los pacientes mayores de 18 años, pertenecientes al servicio de cardiología. El perfil cardiológico de los pacientes incluye como características un porcentaje de fracción de eyección mayor o menor a 35%, con o sin seguimiento en la Unidad de Insuficiencia cardiaca y portadores de desfibriladores automáticos implantable (DAIs) a los que se les ha realizado la activación del algoritmo HeartLogic y el sensor “patrón de inclinación del sueño”, ambos incorporados en los propios dispositivos. Se ha realizado el seguimiento a distancia a través de la plataforma de monitorización remota LATITUDE (Figura 2) mediante las consultas de seguimiento online comentadas. Firma previa consentimiento informado.
 Figura 2. Monitor Latitude. Imagen comunicador para monitorización remota “Boston”.
Figura 2. Monitor Latitude. Imagen comunicador para monitorización remota “Boston”.
Se han incluido a todas las personas que cumplen los criterios y han aceptado la participación en el estudio. La muestra resultante consta de 77 pacientes.
Criterios inclusión:
Pacientes mayores 18 años.
Pacientes portadores de DAIS VR, DR, TRC.
Pacientes con seguimiento remoto.
Criterios de exclusión:
Pacientes con imposibilidad de desplazamiento a consulta presencial.
Pacientes con incapacidad de dar su consentimiento informado.
Pacientes con esperanza de vida menor 1 año.
Fases del estudio
Fase 1. En primer lugar, desde la Unidad de Estimulación cardiaca, se realizó un reclutamiento por parte del personal investigador de pacientes con las características ya mencionadas (pacientes portadores de DAI con HeartLogic implementado). Se les realizó una primera visita presencial para ser entrevistados e informados del estudio a participar y, tras la aprobación, se les activó y calibró a todos ellos el sensor del sueño y se comenzó el seguimiento y registro de pacientes. A lo largo de la aplicación del protocolo se van añadiendo nuevos pacientes correspondientes a los nuevos implantes que se van realizando en la unidad. El tiempo mínimo de actuación, siguiendo el protocolo de trabajo definido (Figura 3), será de 1 año y constará de las siguientes características: Todos los pacientes de la muestra serán incluidos en la plataforma de seguimiento remoto LATITUDE. Semanalmente, se revisarán la plataforma en busca de alertas. Esta revisión de alerta se realizará 3 días a la semana (lunes, miércoles, viernes) por la investigadora principal (enfermera de arritmias). En caso de aviso de alerta, se citará al paciente en consulta presencial de Insuficiencia cardiaca para evaluación del estado del paciente mediante anamnesis, exploración física y analítica de control (esto será llevado a cabo por la investigadora principal y la investigadora colaboradora, enfermeras de arritmias e insuficiencia cardiaca respectivamente).
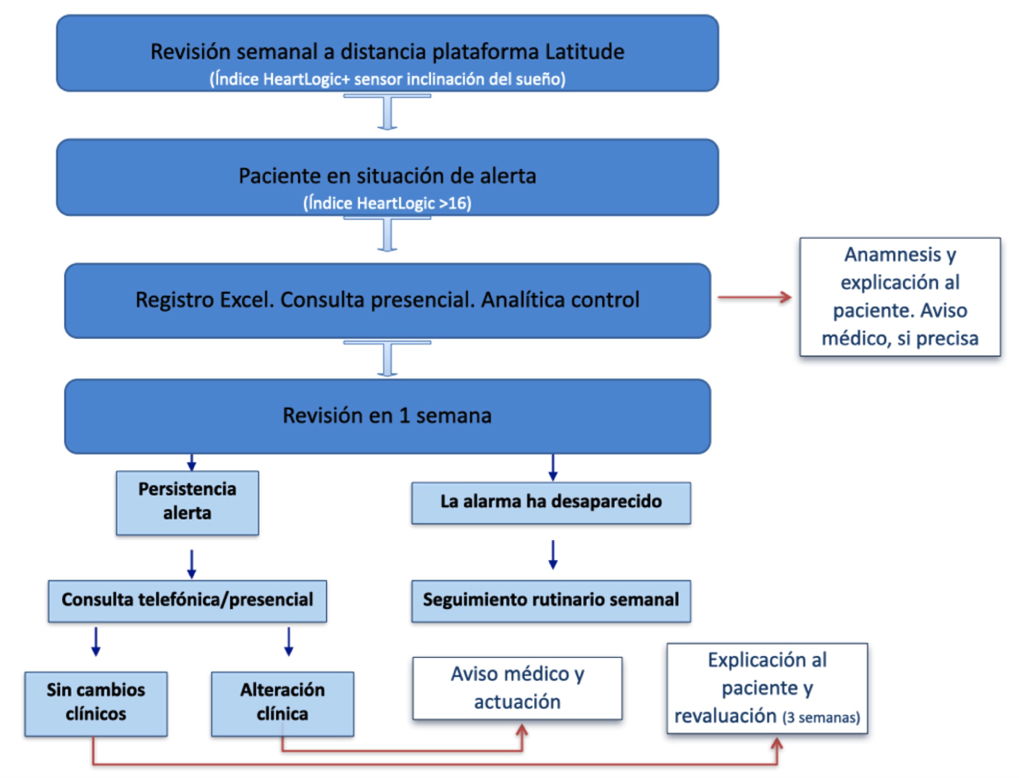 Figura 3. Diagrama protocolo actuación. Imagen comunicador para monitorización remota “Boston”. Esquema temporal donde se detallan las actuaciones realizadas por el personal sanitario (equipo enfermería y médico de las unidades de arritmias e insuficiencia cardiaca) que participa en el uso del algoritmo “Heart Logic” como herramienta de trabajo.
Figura 3. Diagrama protocolo actuación. Imagen comunicador para monitorización remota “Boston”. Esquema temporal donde se detallan las actuaciones realizadas por el personal sanitario (equipo enfermería y médico de las unidades de arritmias e insuficiencia cardiaca) que participa en el uso del algoritmo “Heart Logic” como herramienta de trabajo.
Con cada alerta registramos el valor umbral del algoritmo Heart Logic, los grados de inclinación nocturna con la que duerme el paciente, motivo de descompensación y valores analíticos sanguíneos (pro-BNP, CA 125, sodio, potasio)11 (Tabla 1). Tabla donde se describen las diferentes variables a registrar de cada paciente del cual salta una alerta “Heart Logic”. Estas alertas engloban los sensores incluidos en el desfibrilador y diversos parámetros bioquímicos relevantes en pacientes con insuficiencia cardiaca.
Tabla 1
Variables principales a estudio
| Descripción variable | Unidad medida | Valores normalidad | |
|---|---|---|---|
| Índice Heart Logic | Algoritmo inteligente incorporado a los desfibriladores implantables configurado por 5 parámetros (tonos cardiacos S1 y S3, nivel de actividad, frecuencia cardiaca, frecuencia respiratoria e impedancia torácica). Se mide en valores numéricos establecidos por anteriores estudios. | Valor numérico | <16 |
| Inclinación sueño | Sensor que mide la inclinación nocturna. | Grados | 0°-90° |
| CA 125 | Antígeno carbohidrato. Biomarcador de congestión en la insuficiencia cardiaca. Los valores dentro de la normalidad de esta variable respaldarán que el paciente no se encuentra con una IC descompensada en el momento de salto de la alerta. |
U/ml | 0-30 |
| NT pro-BNP | Péptido natriurético con gran poder de evidencia diagnóstica de IC. | pg/ml | 0-450 |
| Creatinina | Producto de desecho generado por los músculos filtrada por los riñones. Medidor de la función renal. | mg/dL | 0,7/1,3 |
| Sodio | Hormona antagonista del potasio. Medidor de la función renal. | mmol/L | 136-145 |
| Potasio | Hormona antagonista del sodio. Medidor de la función renal. | mmol/L | 3,5-5,1 |
Desde la activación de la alerta, el paciente entrará en la rueda de una revisión periódica semanal que será presencial o telefónica en función de los factores desencadenantes y sintomatología del paciente, hasta desaparición de dicha alerta.
Las alertas de HeartLogic se clasificaron como7:
Verdaderas: cuando el inicio de la alerta (el momento de traspasar el umbral preestablecido de índice HeartLogic de 16) se produjera antes de la descompensación de IC (aparición de sintomatología clínica).
Justificadas: cuando se identifican condiciones clínicas relevantes, transgresión dietética o medicamentosa, descenso en el porcentaje de resincronización, entrada en fibrilación auricular, anemia, infección que podrían producir una descompensación de IC, pero sin datos de esta en el momento de la valoración. La entrada en el periodo de alarma del índice HeartLogic puede ser anterior o posterior a la causa identificada, y se estableció una amplitud de 30 días.
Inexplicadas: cuando no se cumplen ninguno de los criterios enumerados. También se registraron los eventos de IC no asociados con alerta en el índice HeartLogic (falsos negativos).
Fase 2. En esta fase contaremos con alertas suficientes para realizar los primeros análisis estadísticos, obtener resultados del estudio y confirmar o modificar el protocolo de actuación desarrollado en nuestro centro con base en los resultados que obtengamos. Las conclusiones preliminares se prevén llevar a cabo entre los 12-18 meses.
Se registrarán las variables sociodemográficas y médicas (edad, sexo, comorbilidades, dispositivos implantados…), así como las variables a estudio que serían la inclinación del paciente durante el sueño, valor del índice HeartLogic, la sintomatología del paciente y los valores plasmáticos de NT-proBNP y CA125 mediante la revisión de la historia clínica y la plataforma LATITUDE. Posteriormente, la información se plasmará en una plantilla Excel (Figura 4) como base de registro y futuras fuentes de análisis.
 Figura 4. Registro Excel. Imagen donde se muestra un ejemplo de la hoja excel utilizada para el registro de todos los datos y parámetros de los pacientes en seguimiento con el algoritmo «Heart Logic”.
Figura 4. Registro Excel. Imagen donde se muestra un ejemplo de la hoja excel utilizada para el registro de todos los datos y parámetros de los pacientes en seguimiento con el algoritmo «Heart Logic”.
Análisis estadístico
Las variables continuas se representarán mediante estadística descriptiva (media y desviación estándar), y las variables categóricas, mediante recuentos (frecuencia / porcentaje).
La comparación entre variables cuantitativas se realizará mediante la prueba t o, en caso de distribución no normal, mediante la prueba U de Mann-Whitney. La correlación entre las variables cuantitativas se analizará mediante el cociente de correlación de Pearson y la correlación de rangos de Spearman. La significación estadística se fijará en p < 0,05. Los análisis estadísticos se realizarán con el paquete informático SPSS (versión 28.0; SPSS, Inc., Chicago, IL, EE.UU.).
Apectos éticos
El protocolo de trabajo descrito cuenta con la aprobación del Comité de Ética de la Investigación. Dicha evaluación fue llevada a cabo por la comisión de investigación del Departamento de Salud de La Ribera de la Comunidad Valenciana. Y para que conste el número de registro es el PI020122.
Limitaciones
El presente trabajo se ha desarrollado con diversas limitaciones.
Envío de transmisiones: Ya que la información ha sido obtenida en todos los casos gracias el envío de alertas a través de la plataforma LATITUDE, nos hemos encontrado en ciertas ocasiones con envíos tardíos con los que el contacto con el paciente se ha visto demorado en ciertas ocasiones. Esto no ha supuesto un gran problema a la hora de actuar sobre el paciente dada la anticipación de la alerta la descompensación, pero sí a la hora de recogida de muestras analíticas del paciente para el registro de datos bioquímicos. Las tomas de muestras analíticas se realizaron igualmente y se registró la demora en la extracción desde el envío de la alerta.
Contacto con el paciente: En algunos casos, la llamada del personal sanitario es posible que haya influido sobre el evento asociado por lo que se ha procurado adjuntar datos objetivos para justificar el caso (parámetros analíticos, valores NT-proBNP basal y en descompensación).
La limitación temporal: señalar que los periodos vacacionales o de alta carga laboral han hecho perder, en algunos casos, parte de información clínica (no ha sido con los datos obtenidos por la plataforma LATITUDE, ya que siempre han podido recuperarse dado que se mantienen guardados en la plataforma online de forma permanente por lo que se ha contado siempre con el registro de datos de algoritmo HeartLogic).
Estudio unicentro: esto nos ha limitado a estudiar un núcleo poblacional concreto y con unas características determinadas según zona geográfica. Hay que tener en cuenta que el tamaño muestral es pequeño y sería necesario la ampliación de la muestra con participación de más centros. Se sabe que están pendientes más ensayos clínicos dirigidos para seguir evaluando la eficacia de la utilización de dichos sensores, ya que la experiencia aún es escasa.
Aplicabilidad
Con los resultados obtenidos se espera predecir las descompensaciones por IC de forma temprana. Hasta el momento, los datos recogidos son congruentes con unos valores más elevados de NT-proBNP durante las alertas y otras condiciones clínicas relevantes y con una baja tasa de alertas inexplicadas12,13,14. La carga asistencial es asumible gracias al trabajo en equipo entre las dos unidades de cardiología.
Discusión
Con base en los estudios realizados hasta la fecha esperamos que los pacientes incluidos en el estudio no sufran episodios de descompensación por insuficiencia cardiaca, así como evitar las consultas presenciales periódicas y los ingresos hospitalarios. El manejo preventivo de la insuficiencia cardiaca tiene implicaciones favorables en el pronóstico de dichos pacientes y en su calidad de vida. Las primeras experiencias con el uso de tecnología para predecir la descompensación no fueron alentadoras debido a la baja sensibilidad. Sin embargo, los últimos registros publicados con los nuevos sensores (HeartLogic)15,16 han hecho cambiar dicha visión, ya que han dado valores predictivos elevados, bajas tasas de alertas inexplicables y todo ello con grandes ventajas, puesto que no se requiere de implantes nuevos de dispositivos, no se precisa colaboración por parte del paciente y nos proporcionan información multiparamétrica e individualizada de cada paciente.
Los autores declaran no tener ningún conflicto de intereses.
No existen fuentes de financiación.