Introducción
La fibrilación auricular (FA) de origen no valvular es la arritmia más común en adultos, con una prevalencia del 2 al 4 %, y está asociada con aproximadamente el 20 % de los accidentes cerebrovasculares isquémicos. La anticoagulación está recomendada por las guías clínicas como prevención de complicaciones embólicas1,2. Sin embargo, el cierre percutáneo de orejuela izquierda supone una alternativa en aquellos pacientes con poca tolerancia a los anticoagulantes o que presentan mayor riesgo de sangrado.
La orejuela izquierda (OI) es un apéndice situado en la aurícula izquierda (AI) que sirve como reservorio sanguíneo, en pacientes con ritmos asíncronos se dilata, aumentando la probabilidad de la formación de trombos. El cierre de OI es un procedimiento mínimamente invasivo que se realiza de forma percutánea mediante la implantación de un dispositivo para así bloquear la apertura de la orejuela, previniendo la formación de coágulos sanguíneos1,3. La industria presenta diversos tipos de dispositivos de cierre que se adaptan a las diferentes anatomías de las orejuelas.
Existe un grupo de pacientes con antecedentes de embolia recurrente, a pesar de tener un tratamiento anticoagulante correcto, o historia de hemorragias, que contraindican la anticoagulación. Por lo tanto, el cierre de OI se ha convertido en una buena alternativa para reducir el riesgo de accidente cerebrovascular (AVC)1,3, que podría suponer un aumento de la morbi-mortalidad, mayor tiempo de hospitalización y recursos hospitalarios.
En el caso del cierre de orejuela izquierda, la tasa de ictus isquémicos relacionados con el procedimiento es de aproximadamente el 1,2 %2. Es cada vez más frecuente detectar, en este tipo de paciente, un trombo en OI durante el estudio de imagen previo a la intervención3, esto estaría contraindicado para realizar el cierre de orejuela por riesgo de migración del trombo. Para poder prevenir estos eventos embólicos, se han desarrollado varios dispositivos de protección embólica cerebral. En la práctica clínica habitual, destacan el sistema de protección Sentinel y el dispositivo TriGUARD 34. La principal diferencia entre ambos dispositivos se basa en que el Sentinel ofrece cobertura a dos ramas cerebrales (arteria braquiocefálica y arteria carótida común izquierda) capturando y retirando los detritos embólicos. Sin embargo, el TriGUARD 3 cubre las tres ramas cerebrales del arco aórtico (tronco braquiocefálico, arteria carótida común izquierda y la arteria subclavia izquierda). Así mismo, los métodos de acceso son arteria radial en el primer dispositivo e inserción femoral contralateral en el segundo.
El TriGUARD 3 (figura 1A y figura 1B) es un dispositivo deflectable formado por una estructura de nitinol radiopaca con una malla polimérica ultrafina que permite el paso de flujo sanguíneo hacia el cerebro desviando las partículas embólicas de la circulación cerebral a la aorta descendente4,5, minimizando así el riesgo de lesiones cerebrales durante los procedimientos transcatéter. El dispositivo queda anclado en la posición gracias a su estabilizador automático en el ostium de la arteria braquiocefálica. Los otros dos estabilizadores aseguran que el dispositivo se mantenga derecho y apoyado en la curvatura del arco aórtico6. El dispositivo está recubierto de heparina que reduce el riesgo trombogénico y aumenta su lubricación. El sistema TriGUARD 3 ha mostrado una reducción en lesiones cerebrales isquémicas pudiéndose utilizar en diferentes variantes anatómicas, así como un sistema que no precisa del uso de resonancia magnética para su utilización. Su despliegue en el arco aórtico proporciona cobertura total de las ramas supraaórticas durante el procedimiento y una retirada sencilla que no interfiere en el implante de otros dispositivos5,7.

Presentamos el caso clínico de un paciente con alto riesgo tromboembólico sometido a cierre de orejuela con apoyo de TriGUARD 3. El objetivo de este trabajo es describir una estrategia de protección cerebral en pacientes de alto riesgo de accidente cerebrovascular mediante un procedimiento percutáneo, destacando los diagnósticos NANDA, acciones NIC y resultados NOC utilizados en el manejo del paciente.
Observación clínica
Antecedentes personales
Varón de 82 años con antecedentes de hipertensión arterial, fibrilación auricular paroxística no valvular (FANV) en tratamiento con dabigatrán, miocardiopatía dilatada no isquémica, portador de marcapasos tricameral, y antecedentes de neoplasia de recto y colon ascendente, que requirió resección del recto y hemicolectomía derecha con anastomosis.
Situación actual
El paciente presentó complicaciones de sangrado tras la intervención del adenocarcinoma, evidenciándose leve hemorragia por ostomía y está pendiente de una segunda intervención para el cierre de colostomía. Se decidió realizar un cierre de orejuela izquierda como mejor opción terapéutica ante estas complicaciones derivadas de la anticoagulación.
Pruebas complementarias
Se realizó un TAC en el contexto de ingreso por complicaciones hemorrágicas digestivas, en el que se observó trombo en AI. Posteriormente, se realizó un ecocardiograma transesofágico (ETE) ambulatorio que mostró aurícula izquierda dilatada con fango en orejuela izquierda, lo que aumentaba significativamente el riesgo de embolia sistémica. Según indicación médica y tras imposibilidad de resolución del coágulo con el tratamiento anticoagulante, se indica la realización de cierre de orejuela con dispositivo de protección cerebral.
Intervención en sala de hemodinámica
El procedimiento se realizó bajo sedación superficial, siguiendo un protocolo consensuado con el equipo de anestesia. Se utilizó, para la ecocardiografía transesofágica, una sonda microETE pediátrica para facilitar la colaboración del paciente al tragar la sonda y mejorar la tolerancia. Se administró antibioterapia profiláctica según el protocolo de nuestro centro.
Estrategia
-
Con soporte ecoguiado, se realizó punción arterial femoral izquierda para poder introducir el sistema de protección cerebral, en este caso el TriGUARD 3, a través de un introductor de 12 Fr. Gracias a la fluoroscopia, y tras realizar un angiograma en el arco aórtico, el dispositivo se coloca cubriendo5 (figura 2).
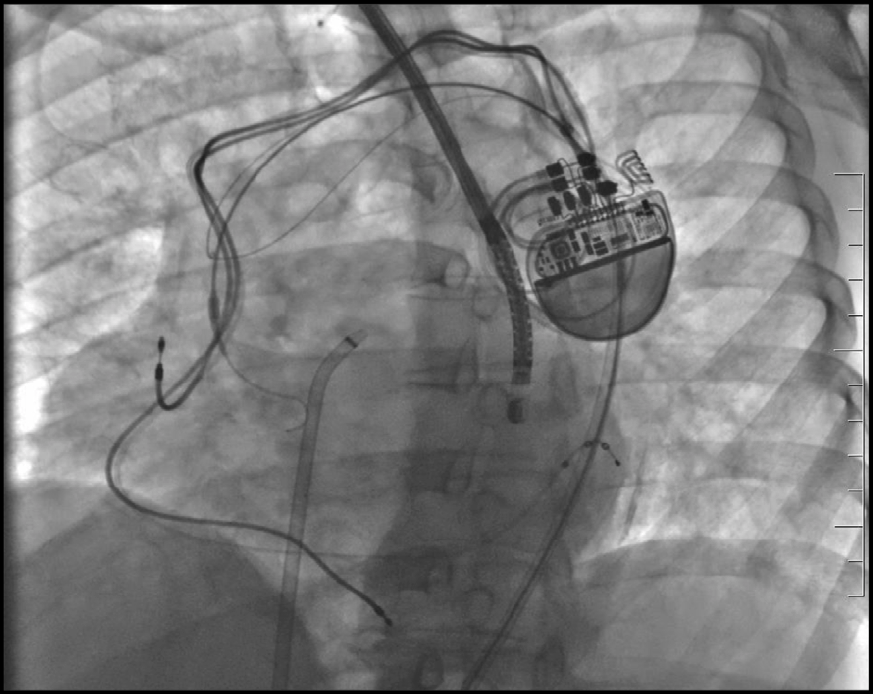 Figura 2. Imagen del paciente con colocación del sistema
TriGUARD en el arco aórtico acompañado de sonda microETE
para facilitar la punción transeptal y la correcta colocación
del dispositivo de cierre de orejuela Amulet.
Figura 2. Imagen del paciente con colocación del sistema
TriGUARD en el arco aórtico acompañado de sonda microETE
para facilitar la punción transeptal y la correcta colocación
del dispositivo de cierre de orejuela Amulet.
-
A continuación, se realiza un segundo acceso ecoguiado en vena femoral derecha con un introductor 8 Fr. que se intercambia por una vaina SL1 para la realización de la punción transeptal. Esta se realizará con soporte de ETE para garantizar una correcta punción del septo interauricular y evitar posibles complicaciones como el derrame pericárdico.
-
Tras la punción transeptal y la comprobación de ausencia de derrame pericárdico, se administran 8000 UI de Heparina Sódica (100 UI/kg).
-
Seguidamente, se avanza una guía de alto soporte y se intercambia la SL1 por el introductor del dispositivo de cierre de orejuela Amulet (figura 2).
-
Mediante fluoroscopia y ETE se despliega el dispositivo sellando la orejuela.
-
Finalmente, se retira el catéter y el dispositivo de protección (figura 3) dando paso al cierre de los accesos vasculares utilizando dispositivos Proglide.
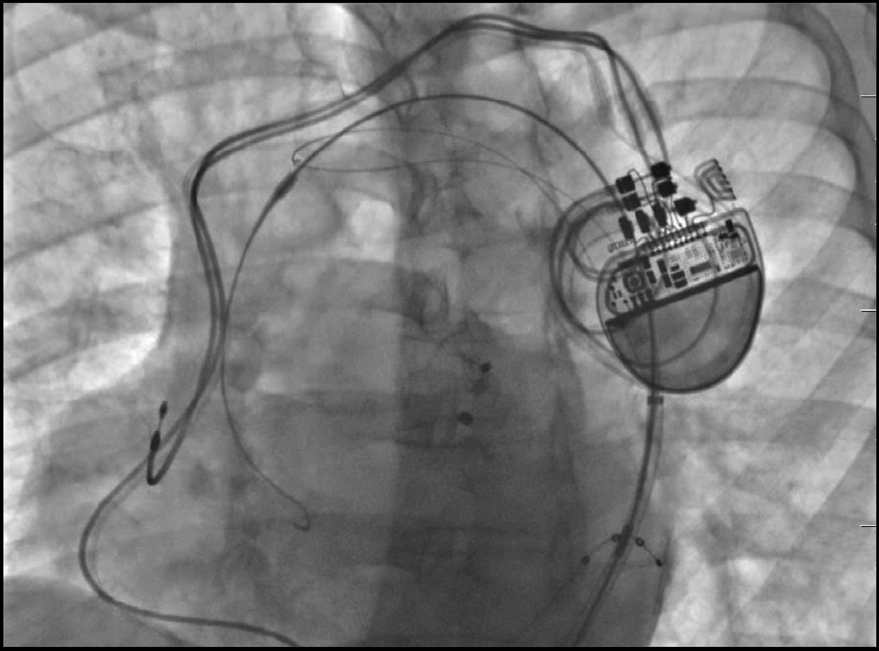 Figura 3. Imagen en escopia tras el implante de cierre de
orejuela y el dispositivo TriGuard 3 antes de ser retirado.
Figura 3. Imagen en escopia tras el implante de cierre de
orejuela y el dispositivo TriGuard 3 antes de ser retirado.
Plan de cuidados
El paciente presentó una evolución favorable sin complicaciones inmediatas, permitiéndonos realizar un alta ambulatoria el mismo día de la intervención.
Para poder hacer una correcta planificación y evaluación de los cuidados antes, durante y después del procedimiento, se realizó un plan de cuidados basándonos en los patrones funcionales de valoración de Marjory Gordon. Entre ellos, destacamos los patrones que estarían alterados en este paciente:
Patrón 1: Percepción/Manejo de la Salud. Presenta riesgo de infección relacionado con un procedimiento invasivo.
Patrón 2: Nutricional/Metabólico. El paciente acude en ayunas a realizar el procedimiento. Es portador de prótesis dental. Presenta náuseas durante el procedimiento debido a la introducción de sonda transesofágica micro. Además, presenta riesgo de lesiones cutáneas debido al uso de compresivos tras la intervención.
Patrón 3: Eliminación. Es portador de una ostomía que presenta buen aspecto y sin evidencias de sangrado activo.
Patrón 4: Actividad/Ejercicio. Hemodinámicamente estable. Electrocardiograma (ECG) en fibrilación auricular a 71 lpm y una presión arterial (PA) de 122/68. El paciente deberá estar en decúbito supino y sin movilizarse durante toda la intervención.
Patrón 5: Sueño/Descanso. Patrón no alterado.
Patrón 6: Cognitivo/Perceptivo. El paciente está consciente y orientado. Refiere estar nervioso y preocupado por miedo al quirófano, conoce las indicaciones y los riesgos. Viene acompañado por su familia.
Patrón 7: Autopercepción/Autoconcepto. Patrón no alterado.
Patrón 8: Rol/Relaciones. Patrón no alterado.
Patrón 9: Sexualidad/Reproducción. Patrón no alterado.
Patrón 10: Adaptación/Tolerancia al estrés. El paciente refiere su deseo de “acabar lo antes posible” debido a los continuos y recientes ingresos, consecuentes de su estado clínico.
Patrón 11: Valores/Creencias. Patrón no alterado.
Se utiliza la taxonomía NANDA para recoger los principales diagnósticos enfermeros8, objetivos (NOC) e intervenciones (NIC)8,9 con los indicadores de resultados y actividades; y se establece el plan de cuidados adjunto en la tabla 1.
Tabla 1
Plan de cuidados
| Diagnóstico NANDA | NOC e indicadores | NIC |
|---|---|---|
| 00146. Ansiedad relacionada con el desconocimiento del entorno manifestado por el aumento de tensión y expresión de su preocupación. | 1211. Nivel de ansiedad
|
5820. Disminución nivel de ansiedad
|
| 00206. Riesgo de sangrado relacionado con los accesos vasculares y la administración de heparina. | 0401. Estado circulatorio
|
4010. Prevención de hemorragias
|
| 00134. Náuseas relacionadas con la sonda micro manifestado por una irritación del esófago. | 1608. Control del síntoma
|
1450. Manejo de las náuseas
|
| 00132. Dolor relacionado con el acceso de abordaje percutáneo durante la intervención manifestado por una expresión facial. | 1605. Control del dolor
|
1400. Manejo del dolor
|
| 00201. Riesgo de perfusión tisular cerebral ineficaz relacionado con el trombo en orejuela izquierda. | 0909. Estado neurológico
|
2620. Monitorización neurológica
|
| 00200. Riesgo de disminución de la perfusión tisular cardiaca relacionado con el taponamiento cardiaco. | 1608. Control de síntomas
|
6610. Identificación de riesgos
|
| 00213. Riesgo de traumatismo vascular relacionado con la punción transeptal. | 1902. Control de riesgo
|
4070. Precauciones circulatorias
|
| 00047. Riesgo de deterioro de la integridad cutánea relacionado con el uso de compresivos y la inmovilidad. | 1101. Integridad tisular: piel y membranas
mucosas
|
3590. Vigilancia de la piel
|
| 00004. Riesgo de infección relacionado con el implante de dispositivos de protección y terapéuticos. | 1924. Control del riesgo: proceso infeccioso
|
6540. Control de infecciones
|
Abreviaturas: RI: resultado inicial, RO: resultado obtenido.
Las escalas Likert para valoración de los indicadores de resultados:
Escala a: 1. gravemente comprometido, 2. sustancialmente comprometido, 3. moderadamente comprometido, 4. levemente comprometido, 5. no comprometido.
Escala b: 1. Desviación grave del rango normal, 2. desviación sustancial del rango normal, 3. desviación moderada del rango normal, 4. desviación leve del rango normal, 5. no comprometido.
Escala m: 1. nunca demostrado, 2. raramente demostrado, 3. a veces demostrado, 4. frecuentemente demostrado, 5. siempre demostrado.
Escala n: 1. grave, 2. sustancial, 3. moderado, 4. leve, 5. ninguno.
El plan de cuidados se lleva a cabo principalmente atendiendo los riesgos expuestos en la tabla 1 para prevenir posibles complicaciones inherentes al procedimiento. La evaluación de los resultados se evalúa mediante la escala Likert con el resultado inicial (RI), el resultado esperado (RE) y el resultado obtenido (RO), justo antes de iniciar el procedimiento y antes de realizar el alta ambulatoria.
Con este plan de cuidados se pone de manifiesto la importancia de la colaboración multidisciplinar en la evaluación de estos pacientes ya que, aun colocando un dispositivo de protección cerebral por riesgo de embolización, los riesgos asociados se mantienen presentes, así como una correcta anticoagulación pre- y pos- procedimiento.
Discusión
A pesar de los avances en el cierre de la orejuela izquierda, existen vacíos significativos en la literatura en cuanto a las estrategias específicas de manejo de complicaciones asociadas con el uso de dispositivos de protección cerebral. La literatura actual carece de un análisis detallado de casos clínicos que evalúen la eficacia de estas estrategias en el contexto de enfermería, lo que resalta la necesidad de investigaciones que aborden esta temática de manera integral10. Cabe mencionar que los dispositivos de protección cerebral no protegen de fenómenos embólicos graves en otras localizaciones (coronaria, mesentérica, medular, renal...), lo que puede generar una falsa sensación de seguridad3.
Es importante, para proporcionar seguridad al paciente y garantizar la eficacia del procedimiento, conocer el dispositivo y su preparación. El papel de la enfermera especializada en cuidados cardiovasculares es fundamental, desde el diagnóstico hasta la intervención y en el desarrollo de un plan de alta temprana mediante la educación del paciente y familia.
El caso expuesto muestra la efectividad de este procedimiento en un paciente con alto riesgo de eventos embólicos e historial de hemorragia digestiva previa. La monitorización estrecha de estos pacientes en el periodo postoperatorio es esencial para garantizar la detección precoz de sangrado, signos de infección, eventos isquémicos, etc. En este caso, no se observaron complicaciones y el paciente tuvo una evolución favorable.
El presente trabajo nos ofrece una estrategia en un paciente de alto riesgo, con la elección de técnicas adecuadas, una optimización del tratamiento y una relevante educación al alta sanitaria. Sin embargo, el uso de estos dispositivos de protección cerebral no es sistemático y es de gran importancia hacer una selección de los candidatos gracias a la colaboración de un equipo multidisciplinar.
Conflicto de intereses: ninguno.
Financiación: ninguna