Introducción
La diabetes tipo 1 (DT1, juvenil o de inicio en la infancia) es una enfermedad crónica autoinmune originada por la disfunción irreversible de las células β del páncreas 1. Se caracteriza por una producción deficiente de insulina y requiere la administración diaria de esta hormona. Se desconoce aún la causa y no se puede prevenir con el conocimiento actual. Sus síntomas: excreción excesiva de orina (poliuria), sed (polidipsia), hambre (polifagia), pérdida de peso, trastornos visuales y cansancio, pueden aparecer de forma súbita1,2.
La falta de energía en forma de glucosa en los tejidos desencadena una compensación por parte de las células para obtener combustible de las grasas con un aumento de las hormonas contrarreguladoras (cortisol, glucagón, epinefrina, hormona de crecimiento), originando la producción de cuerpos cetónicos (acetoacetato, s-hidroxibutirato y acetona) en las mitocondrias celulares. Esta situación puede evolucionar a peor, entrando en un estado catabólico acelerado, con un pH venoso menor de 7,3 mmol/L, desencadenando una descompensación por Cetoacidosis Diabética (CAD). Los síntomas cardinales, que se originan en situación de hiperglucemia mantenida, no siempre son evidentes para la población general. Son todavía muchos los casos en los que la persona detecta tales síntomas en momentos tardíos y acuden a los servicios de urgencias en situación de descompensación por CAD3,4.
El control de la DT1 es complejo, va más allá del control glucémico y requiere una atención interdisciplinaria: una atención médica continuada y un soporte educativo con la finalidad de que el paciente pueda autogestionar su enfermedad, prevenir descompensaciones agudas (hipo/hiperglucemia) y reducir el riesgo de complicaciones crónicas5-9. La DT1 tiene un impacto importante en el estilo de vida de los pacientes, así como en su nivel de autoestima. En la forma de enfrentarse a esta enfermedad influyen tanto las características psicológicas de la persona como sus relaciones sociales. Los pacientes con DT1 y sus familias y cuidadores, a través del contacto e implicación con diferentes grupos de apoyo comunitario, pueden conseguir información para enfrentarse a las necesidades y a los problemas que pueden surgir a lo largo del desarrollo de la enfermedad6-12.
En la GPC NICE, la evidencia proviene de estudios observacionales como el estudio DAWN55, en el que se señala que el apoyo emocional, junto con el apoyo familiar, son factores clave en el control de la diabetes, y que las redes sociales son consideradas al menos tan importantes como la medicación para el manejo de la enfermedad13.
Por otro lado, los cuidados de enfermería se fundamentan, desde su definición, en la comunicación y relación que se establece entre el personal de enfermería y los/as pacientes ya que, la práctica enfermera cubre sus necesidades. La comunicación se convierte en la pieza esencial de los cuidados para comprender dichas necesidades y actuar así en base a ese entendimiento. La educación terapéutica6,9 del paciente, sus familiares o cuidadores entendida como el proceso centrado en la persona, que engloba sus necesidades, recursos, valores y estrategias, y guiado por una atención basada en la evidencia, permite que los pacientes mejoren su conocimiento y habilidades relacionados con su enfermedad y tratamiento. Es importante considerar que más del 90% de las decisiones que influyen sobre los resultados las ha de tomar el propio paciente. Por ello esta necesidad de adquirir los conocimientos, las habilidades y las actitudes necesarias para la autogestión eficaz de la diabetes.
A nivel de competencias profesionales, el rol del profesional de enfermería especialista en diabetes viene determinado por el «rol de experto», cuyos componentes claves son identificados en la literatura como práctica experta o de alto nivel, determinada por los siguientes roles:
Rol educador de pacientes, familiares, otros profesionales y público en general; Rol consultor; Rol investigador como investigador principal o asociado en temas de educación; Rol gestor o administrador (gestión administrativa y económica de la planificación de los programas educativos, así como identificar lagunas en los servicios para el cuidado de la DT); Rol colaborador, comunicador o de enlace; Rol innovador: detectar y evaluar necesidades de cambio, identificar nuevas maneras de asistencia y colaborar en implementar nuevos modelos de atención.
El grupo DCCT/EDIC7 (Epidemiology of Diabetes Interventions and Complications en sus siglas en inglés) demostró que la reducción de complicaciones en las primeras etapas durante el DCCT se tradujo en reducciones sustanciales de complicaciones graves y de enfermedades cardiovasculares. A este efecto se le denominó memoria metabólica. En población adolescente con DT1, tras cuatro años de seguimiento, la mejoría de la HbA1c asociada a la terapia intensiva mostró beneficios en términos de reducción de complicaciones microvasculares y de la progresión de estas, aunque dicha mejoría no se hubiera obtenido tras el diagnóstico de la diabetes. Por otro lado, se ha descrito que las PcDT1 presentan un riesgo de mortalidad más elevado que las personas sin diabetes8. Así, se observó que aquellos pacientes con HbA1c menor de 6,9% presentaban mayor riesgo de mortalidad que la población sin diabetes con un Hazard ratio de 2,38.
El enfoque basado en la evidencia de los derechos del niño de crecer en un entorno seguro, como lo afirman numerosos documentos sobre derechos humanos tales como CDN, CEDAW, CDPD, contempla las más recientes investigaciones de la neurociencia. La evidencia demuestra que los factores de riesgo son acumulativos, están relacionados entre sí y su impacto es mayor en los primeros años con consecuencias a largo plazo, ya que representan el principal reto a corregir para alcanzar un manejo terapéutico óptimo, asociados a la persistencia de hiperglucemia a largo plazo.
Así, se pretende responder a la pregunta: ¿qué evidencias científicas existen sobre el impacto de la diabetes tipo 1 en menores diagnosticados de esta enfermedad?
Objetivos
Analizar las evidencias científicas actuales sobre el impacto de la diabetes tipo 1 en población infantil con esta enfermedad.
MATERIAL Y MÉTODO
Diseño: Revisión sistemática de acuerdo con las directrices de Preferred Reporting Items for Systematic Reviews and Meta- Analyses (PRISMA) en su revisión del año 2020.
Identificación de la pregunta guía: esta se elaboró a través del formato CPC (Concepto, Población y Contexto). Se consideró C (impacto de la diabetes tipo 1), P (población infantil) y C (sociedad actual). Quedó establecida como: ¿qué evidencias científicas existen sobre el impacto de la diabetes tipo 1 en menores diagnosticados de esta enfermedad?
Criterios de selección (figura 1):
Inclusión: Evidencias publicadas en los últimos siete años (2018-2025), texto completo en español, disponibles en las bases de datos abiertas siguientes: MEDLINE (Pubmed) y EMBASE (Elsevier). La localización de la información fue realizada durante el mes de marzo de 2025. También se realizó una búsqueda acumulativa en las bases de datos de medicina basada en la evidencia (MBE) y bases de datos de organismos internacionales:
Tripdatabase (guías europeas, americanas e inglesas).
NeLH (Localizador de Guías Biblioteca Electrónica Nacional de Salud del Reino Unido).
Canadian Medical Association.
Guías de Práctica Clínica en el Sistema Nacional de Salud.
Exclusión: Debido a la alta prevalencia de la DT1 en la infancia, se excluyeron artículos que se basan en diabetes en la población adulta y duplicaciones en las bases de datos.
Búsqueda sistemática de la literatura: (DeCS): Diabetes Tipo 1, evidencia, atención de enfermería, infancia y de sus correspondientes Medical Subjet Headings (MeSH): diabetes type 1, evidence, nursing care, childhood. Se ha utilizado el operador booleano “AND” que permitió ampliar los criterios de búsqueda y un mejor filtrado de la información.
Selección de estudios aplicando los criterios de inclusión/exclusión: se realizó una búsqueda inicial para identificar todos los estudios que respondieron a los descriptores seleccionados en las bases de datos. Se eliminaron los duplicados, en otro idioma diferente al español/inglés. A partir de aquí, un panel de expertos, de forma independiente, realizó el cribado mediante la aplicación de los criterios de exclusión. A los estudios preseleccionados se les revisó el título y se leyeron los resúmenes para comprobar la idoneidad con el tema abordado y eliminar los que no eran pertinentes. El diagrama de flujo de la sistematización de búsqueda en las bases de datos se elaboró de acuerdo con la metodología PRISMA-2020.
Extracción de los datos de los estudios: Para extraer los datos relevantes a la revisión, se realizó la lectura íntegra del texto. Este proceso fue realizado por los autores de la investigación, de forma manual e independiente. Posteriormente, los artículos clave seleccionados (título, resumen, texto completo disponible), se transfirieron a la plataforma MENDELEY Reference Manager y se eliminaron los duplicados (PRICE).
Variables en estudio: se registraron datos de las siguientes variables: tamaño de la muestra y el método para su selección, país en que se desarrolla el estudio, año de publicación, base de datos en que se localizó, evidencias (funcionamiento familiar, el factor o condición que se asoció, tipo de relación encontrada entre las variables).
Evaluación de los sesgos individuales y calidad del estudio: para la evaluación del riesgo de sesgo en cada artículo incluido, se aplicó la declaración STROBE (32 items), para estudios cuantitativos y la lista de comprobación COREQ (22 items) para los cualitativos. Los artículos que obtuvieron una puntuación inferior al 80% fueron eliminados, obteniéndose en esta última fase los artículos incluidos para revisión. Todo este proceso de identificación, selección y evaluación de la elegibilidad de los artículos se realizó mediante la utilización del protocolo Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA)17. Ambos investigadores evaluaron todos los artículos de forma independiente (peer review) y luego se verificaron los resultados, alcanzando consenso. Por otra parte, para garantizar la calidad del estudio de revisión, se siguió la lista de verificación propuesta en la metodología PRISMA17.
| CRITERIOS DE INCLUSIÓN | CRITERIOS DE EXCLUSIÓN |
|---|---|
|
|
Aspectos éticos: Las bases de datos del estudio han estado protegidas electrónicamente con códigos que han limitado el acceso únicamente a los investigadores del proyecto. Con la excepción de aquellas situaciones de emergencia, no se han permitido cambios o desviaciones del protocolo sin la aprobación documentada.
RESULTADOS
De 434 evidencias analizadas (295 en Pubmed), se seleccionaron 21 (17 artículos clave). Tras su revisión, análisis y síntesis, emergen 4 categorías temáticas: Susceptibilidad a factores ambientales, Edad pediátrica: importante aumento de su incidencia mundial, Nuevos retos: Factores psicosociales y DT1 y calidad de vida actual en DT1 (Tabla 1).
Evaluación de la calidad metodológica. De acuerdo con la guía STROBE aplicada para la evaluación de los estudios incluidos en la revisión, no se descartó ninguno por limitaciones en su validez interna, sin embargo, se encontró heterogeneidad en la exposición de la información (tabla 2).
Tabla 1
Diabetes AND enfermería AND infancia (Diabetes AND nursing AND chilhood) Pubmed: 295 resultados; filtro: 5 años (2018-2025) / full text free. (Diabetes AND childhood AND evidence).
| AUTOR/ TÍTULO / AÑO DE PUBLICACIÓN/ PAÍS / BASE DE DATOS / (N) EVIDENCIAS |
|---|
|
1. SENCE18. Grupo de Estudio "Estrategias para Mejorar el Uso de la Nueva MCG en la Primera Infancia". Ensayo clínico aleatorizado que evalúa el uso de la monitorización continua de glucosa (MCG) con educación estandarizada, con o sin intervención conductual familiar, en comparación con la monitorización de glucosa por punción digital en niños muy pequeños con diabetes tipo 1. Diabetes Care. 2021. Pubmed. |
|
2. Dai H et al19. The Role of Nurses in Taking Care of Children with Type 1 Diabetes. 2022. Pubmed. Las enfermeras que son especialistas en la diabetes pediátrica tienen un papel fundamental en el diagnóstico, control y tratamiento de la DT1. |
|
3. Smudja M. et al20 Self-care activities in pediatric patients with type 1 diabetes mellitus. 2024. Pubmed. Evalúa las diferencias en la adherencia a las actividades de autocuidado con respecto a las características sociodemográficas y clínicas en pacientes pediátricos con DT1. |
|
4. Madrigal MA21. Type 1 Diabetes Mellitus in Pediatric Patients and Its Impact on Relationships in the Family Environment. 2020. Pubmed. Evaluar el impacto de la DT1 en las relaciones con el entorno familiar: Impacta en el entorno familiar y la relación con los padres. Los sentimientos más prevalentes descritos fueron el miedo, la preocupación y la inseguridad. |
|
5. Chiang JL22. Type 1 Diabetes in Children and Adolescents: A Position Statement by the American Diabetes Association. 2018. Pubmed. Analizar la declaración de posición de la Asociación Estadounidense: Cuidado de niños y adolescentes con DT1: aumento de la comprensión de la enfermedad permitiendo avances en el tratamiento. Sin embargo, el tratamiento de la DT1 en los jóvenes sigue necesitando una vigilancia e intervención en las conductas de forma constante. |
|
6. Henríquez Tejo R23. Impacto psicosocial de la diabetes mellitus tipo 1 en niños, adolescentes y sus familias. Revisión de la literatura. 2018. Pubmed. Los adolescentes con DT1 deben asumir ciertas respon-sabilidades en el manejo de su enfermedad, pero siempre con el apoyo de su familia, para conseguir de esta forma una correcta transición a la atención adulta. El autocontrol crea problemas psicosociales como ansiedad y depresión en los niños, mientras los padres experimentan un estado de shock en el debut. Se debe atender estos problemas con un equipo multidisciplinario desde el momento del diagnóstico. |
|
7. Núñez Cardemil V24. DEBUT DIABÉTICO EN PEDIATRÍA: ABORDAJE TERAPÉUTICO DESDE EL PAPEL DE LA ENFERMERÍA. Cantabria. 2021 (n=34): Revisión bibliográfica: Abordaje terapéutico más efectivo y actualizado dirigido al cuidado del paciente pediátrico en situación de debut diabético |
|
8. Lizama F25. Impacto en la calidad de vida de los adolescentes con diabetes tipo 1. Rev Chil Pediatr. 2020. Los cambios biopsicosociales de estos individuos, pueden repercutir en su calidad de vida. |
|
9. López Siguero26. Situación diabetes tipo 1 en Andalucía. An Pediatr 2018. Pubmed. El estudio más actualizado se publicó en 2018, donde se incluyeron 29 hospitales andaluces que daban una cobertura estimada a 2.547 pacientes. en niños menores de 14 años, la incidencia mínima fue de 23,5/100.000 y la prevalencia mínima fue de 1,7/1.000.0 |
|
10. Mansour M27. ¿Mejora la educación centrada en la familia la adherencia al tratamiento, la hemoglobina glucosilada y la glucemia en pacientes con diabetes tipo 1? Ensayo clínico aleatorizado. Nurs Open. Abr. 2023. Pubmed. |
|
11. García Sancho E28. Debut diabético en pediatría: Epidemiología y factores que influyen en el control metabólico de la enfermedad. VALLADOLID. 2018. Embase. |
|
12. Jaensch L.29 Health Professionals’ Experiences Supporting People with Type 1 Diabetes Mellitus Who Deliberately Restrictand/ or Omit Insulin for Weight, Shape, and/or Appearance: A Meta-synthesis. BPsychSc. 2023: 1-12. Canadian J Diabetes. Pubmed/ Embase. |
|
13. Al Bayrakdar A30. Challenging diabetes mellitus-related stigma with targeted education. Nursing Standard. 2024. doi: 10.7748/ns. e1240-4 Pubmed/Embase. |
|
14. Casaño A31. ESTUDIO DE COSTES DIRECTOS, CALIDAD DE VIDA Y ADHERENCIA AL TRATAMIENTO EN PACIENTES DE 2 A 16 AÑOS CON DIABETES TIPO 1 EN ANDALUCÍA. 2020. Pubmed/Embase. |
|
15. Lukács A et al32. Health-related quality of life of adolescents with type 1 diabetes in the context of resilience. Pediatr Diabetes. 2018. Pubmed. Estudio multicéntrico de diseño correlacional cuantitativo para evaluar la calidad de vida de 229 adolescentes con DT1 desde el punto de vista conductual, obteniendo que se puede observar una asociación significativa entre la calidad de vida y la resiliencia. |
|
16. Higuita-Gutiérrez et al33. 2018. Pubmed/Embase. Revisión sistemática y meta análisis: refieren que los dominios salud emocional y escolar son afectados mucho más que la salud física; un estado emocional asociado a niveles más altos de estrés genera mayores niveles de cortisol que interfieren con el metabolismo de la insulina y con ello en el control metabólico. |
|
17. Cardona R34. “Influencia de factores socioeconómicos sobre el Control glucémico, la adherencia terapéutica y la calidad de vida”. 2024. (n= 323) Pubmed/Embase. |
|
18. Insulin pump therapy in Children with tipe1 diabetes35: analysis of data from the SWEET registry. Pediatr Diabetes. 2024. Pubmed. |
|
19. Tratando de ser como los demás36: Pubmed/RESEARCHGATE. Visión cualitativa de la vida cotidiana de las familias con adolescentes con diabetes tipo 1. Revela la importancia de los contextos sociales y las representaciones de la enfermedad entre adolescentes con diabetes tipo 1 y sus padres. |
|
20. Desarrollo y evaluación psicométrica de la escala de autogestión de diabetes mellitus tipo 1 para padres37. Rev. Europea de pediatría. 2024. Estudio metodológico, correlacional y transversal con una muestra de 190 padres de niños con diabetes mellitus tipo 1. Cinco expertos revisaron los ítems de la escala para garantizar que cubrieran adecuadamente la evaluación de los padres sobre la autogestión de la diabetes de sus hijos. Pubmed/Embase. |
|
21. Vivencias ante el Diagnóstico de DT1 en niños, adolescentes y sus familias38. 2024. Pubmed. CUALITATIVO. |
Tabla 2
Descripción del cumplimiento de los criterios de la guía STROBE.
| Cumplimiento (%) | SENCE. | Dai H. et al. | Smudja M. et al. | Madrigal MA. et al. | Chiang JL et al. | Henríquez Tejo R et al. | Núñez Cardemil V. | Lizama F.et al. | López Siguero. et al. |
|---|---|---|---|---|---|---|---|---|---|
| Resumen | 100% | 100% | 100% | 100% | 100% | 100% | 100% | 100% | 100% |
| Introducción | 100% | 100% | 100% | 90% | 100% | 90% | 100% | 100% | 100% |
| Metodología | 99% | 100% | 100% | 100% | 100% | 100% | 100% | 100% | 100% |
| Resultados | 90% | 90% | 80% | 80% | 80% | 80% | 80% | 80% | 99% |
| Discusión | 100% | 100% | 100% | 100% | 100% | 100% | 100% | 100% | 100% |
Suscptibilidad a factores ambientales1-7,14,39
La DT1 es una enfermedad autoinmune de alta complejidad en la cual no sólo influye la genética, sino que, la susceptibilidad a factores ambientales ha sido relacionada con el desarrollo de dicha enfermedad, tales como el parto por cesárea, la deficiencia de vitamina D, la exposición temprana a proteínas de la leche de vaca, el incremento en la incidencia de obesidad infantil, mientras que la leche materna se ha postulado como factor protector.
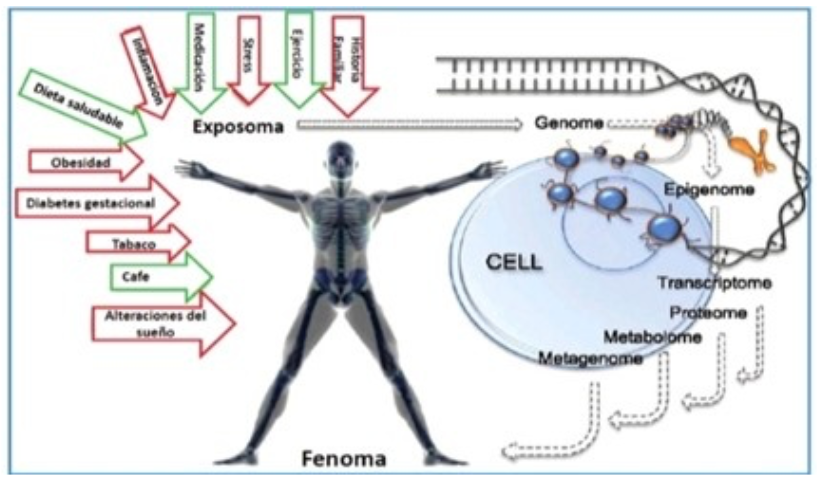 Figura 2. EXPOSOMA. Modificado Franks PW y cols. Diabetes Care 2013; 36(5)40.
Figura 2. EXPOSOMA. Modificado Franks PW y cols. Diabetes Care 2013; 36(5)40.
Factores investigados:
Factores dietéticos: corta duración de la lactancia materna, introducción temprana de la leche de vaca o del gluten, tema en discordia actual. Altas concentraciones de inmunoglobulina G contra las proteínas de la leche de vaca y la frecuencia de consumo de leche de vaca se asocian con el desarrollo de autoinmunidad de islotes y diabetes tipo 1: el ensayo para reducir la diabetes mellitus dependiente de insulina (IDDM) en el estudio de riesgo genético (TRIGR). (Figura 3)
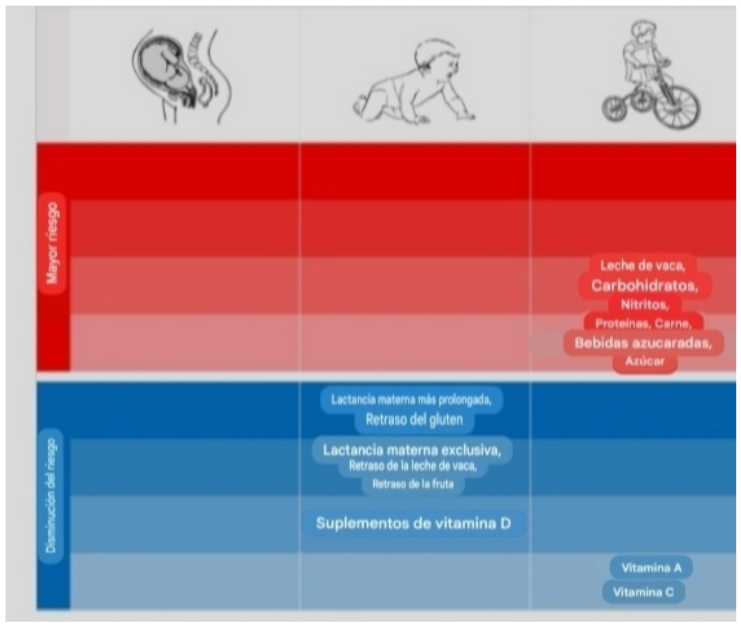 Figura 3. Certeza de la evidencia de las
asociaciones entre los factores dietéticos
en diferentes etapas del desarrollo y la incidencia
de la diabetes tipo 1, según la herramienta
GRADE (Lampousi et al. 2021)41.
Figura 3. Certeza de la evidencia de las
asociaciones entre los factores dietéticos
en diferentes etapas del desarrollo y la incidencia
de la diabetes tipo 1, según la herramienta
GRADE (Lampousi et al. 2021)41.
Obesidad: la obesidad se asocia a una edad de aparición más temprana de la DT1 en la que se produce una progresión más rápida de la destrucción ya que las células β están lesionadas por el estrés metabólico al cual están sometidas.
Estación de nacimiento. Puede estar relacionado con la exposición al sol, la temperatura y la producción de vitamina D la cual tiene una relación aún no confirmada con la patogenia de la DT1.
Toxinas: se ha asociado a elevadas concentraciones de nitratos, nitritos y nitrosaminas tanto en alimentos como en el agua.
Infecciones por virus: la “teoría de la Higiene” concluye que la industrialización ha modificado nuestros hábitos de vida, disminuyendo la tasa de infecciones.
Estrés: Relación bidireccional. (Figura 4)
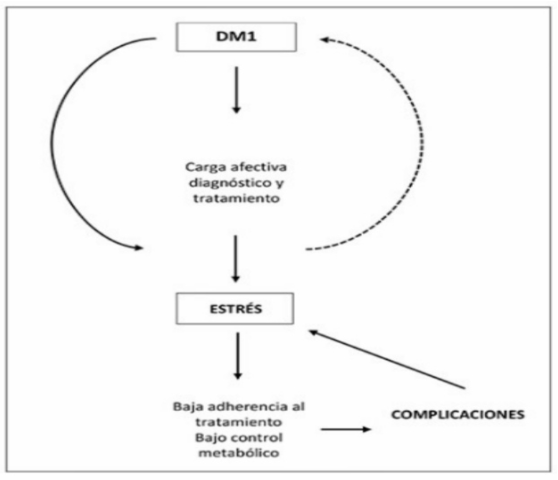 Figura 4. Relación bidireccional entre diabetes (DM1)
y estrés.
Figura 4. Relación bidireccional entre diabetes (DM1)
y estrés.
Edad pediátrica: importante aumento de su incidencia mundial (España)3,6,42-49
En los últimos años, se ha observado un notable incremento en el número de pacientes diagnosticados de DT1, así como una disminución de la edad media al diagnóstico de la enfermedad. Aunque su incidencia sigue siendo mayor en la pubertad, el número de debuts en menores de 6 años ha aumentado. En España, se han llevado a cabo estudios epidemiológicos de DT1 en casi todas las comunidades autónomas, con el fin de recopilar datos actualizados sobre incidencia y prevalencia de la diabetes mellitus en menores de 15 años. (Figura 5)
Los primeros estudios epidemiológicos de tipo prospectivo realizados en Andalucía observaron un aumento de incidencia durante los últimos 5 años. El estudio más actualizado se publicó en el 2018, donde se incluyeron 29 hospitales andaluces que daban una cobertura estimada a 2.547 pacientes. Podemos observar que la DT1 en edad pediátrica presenta un importante aumento de su incidencia y prevalencia tanto en España como en otros países europeos, siendo mayor en Andalucía que en el resto de las comunidades autónomas.
Todo ello, conforma a la Diabetes como una cuestión de Salud Pública que abarca grandes proporciones, y la cual requiere de una atención integral, multidisciplinar y coordinada, tanto a nivel de Atención Primaria como a nivel especializado. Dicha atención debe ser capaz de garantizar la eficacia de las intervenciones a partir de una actitud terapéutica correcta, en la cual será imprescindible que los tratamientos y cuidados individualizados vayan acompañados de educación diabetológica enfocada en los pilares básicos del manejo de la DM: ejercicio, alimentación y medicación, aspecto en el cual la enfermería tendrá un papel fundamental4,5
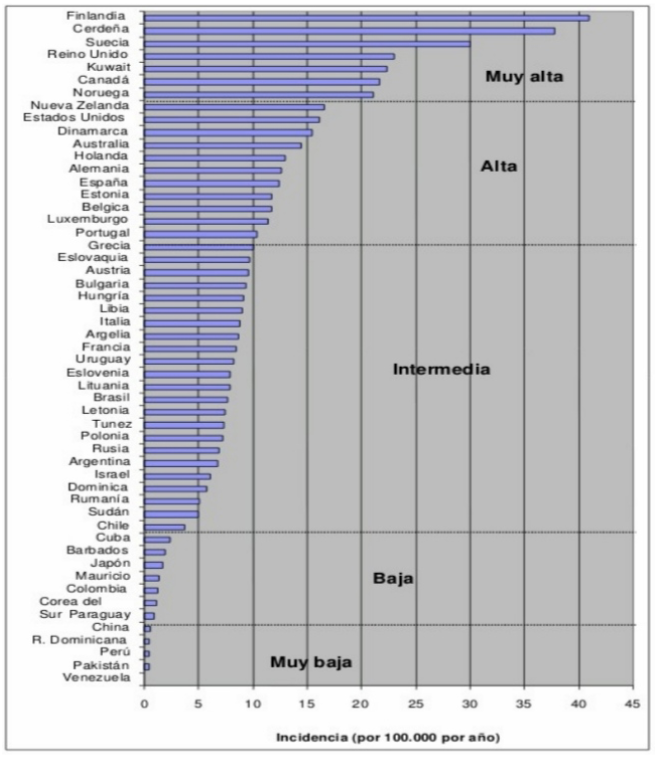 Figura 5. Incidencia de la DM1 en menores de 15 años.
Figura 5. Incidencia de la DM1 en menores de 15 años.
Nuevos retos: Factores psicosociales y DT13,15,16
Un estudio reveló que pacientes que abandonaron el tratamiento en los siguientes seis meses, presentaron un nivel de HbA1c más elevado, a pesar de no existir diferencias significativas al inicio del estudio, además de presentar puntuaciones más altas en las escalas de agresividad que los que no abandonaron. Se afirma que una personalidad estable y una adecuada autoestima, potenciarían la adherencia terapéutica. Por el contrario, una baja capacidad del control de impulsos, el neuroticismo, el egocentrismo y una actitud hostil hacia el equipo médico, dificultarían una adecuada adhesión terapéutica.
Especialmente afectada se ve la etapa de la adolescencia, la que involucra una fase de transición entre la niñez y la adultez y que “se caracteriza por profundas transformaciones biológicas, psicológicas y sociales, muchas de ellas generadoras de crisis, conflictos y contradicciones”. Ambos aspectos, patología y cambios biopsicosociales de estos individuos, pueden repercutir en la calidad de vida de ellos, la cual ha sido definida por la Organización Mundial de la Salud (OMS) como “la percepción del individuo de su posición en la vida en el contexto de la cultura y los sistemas de valores en los que vive y en relación con sus objetivos, expectativas, estándares y preocupaciones”.
Calidad de vida actual en DT1: psicometría32-38,50
Un estudio multicéntrico de diseño correlacional cuantitativo evaluó la calidad de vida de 229 adolescentes con DT1 desde el punto de vista conductual, obteniendo una asociación significativa entre la calidad de vida y la resiliencia.
Durante el período de la adolescencia, los jóvenes con diabetes a menudo luchan con el autocontrol y tienen comprometida la calidad de vida relacionada con la salud. Esto a menudo conduce a conflictos familiares que afectan negativamente a todos los miembros de la familia.
PedsQL 3.2 Diabetes Module es el instrumento de medición más utilizado para evaluar la calidad de vida de pacientes pediátricos (2 a 18 años) con DT1. Consta de cinco dimensiones que miden los síntomas de la diabetes (15 ítems), barreras de tratamiento (5 ítems), adherencia al tratamiento (6 ítems), preocupación (3 ítems) y comunicación (4 ítems). Tiene una excelente validez de constructo y confiabilidad que le confiere la capacidad de evaluar los síntomas y el manejo de la diabetes en función del impacto sobre la vida cotidiana del paciente. Además, estandariza los resultados en una investigación científica.
La escala integral de autogestión de la diabetes para padres de niños con diabetes tipo 1 tiene como objetivo abordar de manera holística los comportamientos que afectan la autogestión de la diabetes y evaluar sus propiedades psicométricas. Un Estudio metodológico, correlacional y transversal con una muestra de 190 padres de niños con DT1 evaluó a los padres sobre la autogestión de la diabetes de sus hijos. El alfa de Cronbach para la escala general fue de 0,893 y el alfa de Cronbach para las subescalas estuvo entre 0,757 y 0,845. Las correlaciones entre la puntuación total y la de los ítems oscilaron entre 0,408 y 0,660 (p < 0,05). Los análisis de validez y fiabilidad revelaron que la escala es una herramienta de medición válida y fiable para la cultura turca.
Discusión
La diabetes se ha convertido en una epidemia mundial que requiere estrategias de autogestión eficaces. Esto es especialmente crucial para los padres de niños con diabetes tipo 1, ya que deben tomar numerosas decisiones diarias y realizar actividades de cuidado complejas42-45,51-53.
Higuita-Gutiérrez et al., reafirman esto en sus revisiones sistemáticas y metaanálisis, cuando refieren que los dominios salud emocional y escolar son afectados mucho más que la salud física. Este es un hallazgo importante, ya que un estado emocional asociado a niveles más altos de estrés genera mayores niveles de cortisol que interfieren con el metabolismo de la insulina y con ello en el control metabólico33.
Los factores intrapersonales: edad, sexo, autoestima, autoeficacia, estrés, depresión u abuso de alcohol se evidencian generadores de complicaciones a largo plazo
La edad influye en la actividad física en diabetes tipo 1. A mayor edad menos ejercicio. En la medición de glucemia capilar los adolescentes más jóvenes realizan más mediciones que los más mayores.
El sexo: Los hombres suelen ser más activos en el ejercicio que las mujeres, pero comen más inapropiadamente, consumiendo más calorías y obteniendo tasas menores de adherencia a la alimentación.
La autoestima en diabetes tipo 1: Niveles altos de autoestima se asocian a mayor nivel de adherencia a la actividad física, el ajuste de dosis de insulina y el autocuidado dental. La autoestima reducida en adolescentes con diabetes tipo 1 se relaciona con autoanálisis de glucemia capilar menor.
El estrés: En mujeres con diabetes gestacional menos estrés se asocia con mayor adherencia a la alimentación y la administración de insulina. El estrés también se asocia a la cantidad y tipo de comida o dieta y al control de glucemia; A la adherencia deficiente a la alimentación y control metabólico. Existen pacientes comedores emocionales y compulsivos episódicos que tienen problemas de adherencia relacionados con emociones negativas como estrés y depresión.
La depresión: Existe en general mayor incidencia de depresión entre personas con diabetes que en población general. Los pacientes con depresión tienen mayor posibilidad de tener complicaciones de su diabetes, peor control glucémico y menor adherencia. También se asocia a mayores costos.
La revisión presentada por Blanco y Valera en torno a los fundamentos de la intervención psicosocial expone categorías acerca de la idea de bienestar. En primer lugar, lo definen de acuerdo con condiciones específicas en los ámbitos subjetivo, psicológico y social. Lo más relevante está en el vínculo que establecen con categorías que tienen indicadores precisos y que deben hacer presencia al lado de las categorías conceptuales propias de la intervención psicosocial: Se trata de calidad de vida y salud mental19,37,54.
La American Diabetes Association (ADA) también recoge en los National Standarts for Self-management Education 12 estándares de calidad, entre las sociedades científicas y asociaciones de pacientes. Se revisan cada 5 años y se relacionan con la estructura, proceso y resultados de la acción interventiva. Los elementos del proceso se basan en documentos de consenso publicados por las principales organizaciones internacionales: NICE, ADA, European Association for the Study of Diabetes (EASD), Scottish Intercollegiate Guidelines Network (SIGN), International Society of Pediatric and Adolescent in Diabetes (ISPAD) 39,55-58. Se deben ofrecer intervenciones en el estilo de vida dentro de un marco teórico dada la heterogeneidad de las intervenciones analizadas en la evidencia científica disponible21,22,52. El último consenso de la International Society for Pediatric and Adolescent Diabetes (ISPAD) resume la problemática actual y se concluye:
Los jóvenes con diabetes parecen tener una mayor incidencia de depresión, ansiedad y trastornos alimentarios, necesitando más ayuda psicológica que sus compañeros sanos.
Los niños y jóvenes con mal control metabólico crónico y cetoacidosis recurrentes son propensos a tener más problemas psicosociales subyacentes y trastornos psiquiátricos que sus iguales con buen control metabólico.
Limitaciones
El inherente sesgo de publicación y la pérdida de información (artículos a texto completo) deben considerarse en nuestro estudio.