Introducción
En el contexto de las enfermedades cardiovasculares, la Insuficiencia Cardíaca (IC) representa una de las afecciones de mayor impacto. Se trata de una enfermedad crónica, compleja y altamente prevalente, caracterizada por la incapacidad del corazón para bombear la sangre de forma eficiente. Esto provoca síntomas como disnea, fatiga y edemas, que en numerosas ocasiones deriva en ingresos hospitalarios por descompensación.1
La IC tiene una prevalencia estimada en la población general de entre el 1 y el 2%; sin embargo, este porcentaje aumenta significativamente con la edad, alcanzando hasta un 10% en personas mayores de 70 años y un 16% en mayores de 75, según datos recientes del Ministerio de Sanidad2. Además, según Lear A et al., se estima que esta enfermedad es responsable de aproximadamente el 6% de la mortalidad total en España, y se sitúa como la tercera causa de muerte cardiovascular, solo por detrás de la cardiopatía isquémica, las enfermedades cerebrovasculares y otras patologías cardíacas2.
A pesar de los avances terapéuticos que han contribuido a mejorar la supervivencia — actualmente estimada en torno al 50% a los cinco años del diagnóstico—, la IC continúa siendo uno de los mayores retos para los sistemas de salud. En el ámbito asistencial, representa la principal causa de ingreso hospitalario en mayores de 65 años en España, muchos de los cuales podrían evitarse mediante un abordaje integral, tanto farmacológico como no farmacológico2. La tasa de reingresos hospitalarios en los seis meses posteriores al alta oscila entre el 30% y el 60%, lo que representa una carga considerable para el sistema sanitario, con un coste estimado de entre el 1% y el 2% del gasto sanitario anual2.
Además, la IC impacta gravemente en la calidad de vida de los pacientes, no solo por las limitaciones físicas asociadas a la enfermedad, sino también por el efecto emocional de convivir con una patología crónica e incapacitante2.
Como en otras enfermedades crónicas, se ha demostrado que las intervenciones educativas lideradas por equipos multidisciplinares —especialmente aquellas coordinadas por enfermeras— pueden reducir significativamente los reingresos hospitalarios, mejorar la percepción del estado de salud y fomentar el autocuidado, siendo la educación sanitaria una estrategia clave en este proceso1-4.
En este contexto, destacan las Escuelas de Pacientes: espacios de formación grupal dirigidos a personas con enfermedades crónicas que comparten diagnóstico, cuyo objetivo es capacitarlas para gestionar activamente su salud5. No obstante, a pesar del valor demostrado de esta intervención, la asistencia a las sesiones continúa siendo limitada. Muchos pacientes citados no acuden, lo que disminuye el impacto positivo potencial de estas actividades formativas.
Por este motivo, el objetivo principal de este estudio es analizar los factores que influyen en la asistencia de los pacientes con IC a las sesiones educativas lideradas por la enfermera de IC, con el fin de mejorar su participación y adherencia al programa.
Como objetivos secundarios se plantean:
Identificar las características sociodemográficas y clínicas comunes entre los pacientes que asisten a las sesiones.
Detectar las principales barreras que dificultan la asistencia de los pacientes con IC a las sesiones educativas.
Evaluar la satisfacción con el programa educativo.
Material y método
Se llevó a cabo un estudio descriptivo retrospectivo basado en la revisión de historias clínicas electrónicas registradas en la plataforma DIRAYA, utilizada por el Servicio Andaluz de Salud para la gestión de datos clínicos. El análisis incluyó a los pacientes citados en la Escuela de Pacientes con IC entre enero de 2024 y marzo de 2025.
Asimismo, para evaluar el nivel de satisfacción, se analizaron las encuestas completadas por los participantes. El cuestionario constaba de seis ítems con escala tipo Likert (de 1 a 10, donde 1 representa la peor valoración y 10 la mejor), una pregunta dicotómica (sí/no) y dos preguntas abiertas de respuesta libre.
Este estudio se desarrolla en el hospital Virgen de la Victoria de Málaga, se enmarca dentro de una evaluación de la calidad asistencial, por lo que no fue necesaria la aprobación expresa de un comité de ética ni la obtención de consentimiento informado. No obstante, se respetaron los principios éticos establecidos en la Declaración de Helsinki y se garantizó en todo momento la confidencialidad y el anonimato de los datos, de acuerdo con el Reglamento (UE) 2016/679 (RGPD) y la Ley Orgánica 3/2018, de Protección de Datos Personales y garantía de los derechos digitales.
Se recopilaron variables sociodemográficas (edad, sexo, centro de salud, situación laboral), clínicas (independencia funcional, seguimiento enfermero, reingresos, visitas a urgencias) y geográficas (distancia al hospital). La satisfacción de los asistentes fue evaluada mediante encuesta estructurada. Para el análisis de resultados las variables categóricas se expresaron como porcentajes; las variables cuantitativas, como medias ± desviación estándar; y las cualitativas, mediante frecuencias absolutas y porcentajes. Para comparar proporciones entre dos muestras independientes se aplicó la prueba de Chi cuadrado de Pearson (X2).
Característica y funcionamiento de la Escuela de pacientes
Las sesiones se celebran el segundo jueves de cada mes (excepto en julio, agosto y septiembre), en el salón de actos del hospital, en horario de 10:00 a 11:00 horas. Estas actividades están dirigidas por enfermeras especializadas en IC y pacientes pertenecientes a la asociación de coronarios de la ciudad. Están abiertas a todos los pacientes diagnosticados y en seguimiento en la Unidad de IC del centro, quienes reciben una cita en formato papel, similar a la de sus revisiones médicas habituales. En cada sesión se programan 15 pacientes. La asistencia es voluntaria y los pacientes pueden acudir acompañados por familiares o cuidadores.
Durante las sesiones se abordan aspectos clave como la definición y evolución de la IC, el tratamiento farmacológico, recomendaciones sobre dieta, ejercicio físico adaptado, control de signos de alarma, apoyo psicológico y el papel del cuidador. Además, se facilitan recursos informativos y enlaces web de interés. Al finalizar cada sesión, se realiza una breve encuesta para recoger la opinión de los asistentes sobre la utilidad del contenido, la claridad de las explicaciones y la atención recibida. Esta retroalimentación permite ajustar el programa formativo y adaptar los contenidos a las necesidades reales de los pacientes.
Resultados
Se analizaron 12 sesiones de la Escuela de Pacientes realizadas entre enero de 2024 y marzo de 2025, con un total de 185 pacientes citados. Tabla 1.
Tabla 1
Principales resultados del estudio
| PACIENTES (N) | 185 |
|---|---|
| Hombres, n(%) | 134 (72.4%) |
| Edad, años | 63,65 ± 11,48 |
| IABVD | 178 (96.2%) |
| Situación laboral | |
| Jubilados | 129 (69.7%) |
| Activos | 56 (30.3%) |
| Acude a Escuela de pacientes, no | 106 (57.3%) |
| Acude a consulta enfermera IC, sí | 158 (85.4%) |
| Citado desde | |
| Hospitalización | 95 (51.6%) |
| Consultas externas | 89 (48.4%) |
| Ingresos hospitalarios a 60 días, por cualquier causa | |
| Citados desde hospitalizados | 3 (3.2%) |
| Citados desde consultas externas | 1 (1.1%) |
La muestra estuvo compuesta predominantemente por hombres (72,4%, n = 134), con una edad media de 63,7 ± 11,5 años. La mayoría de los participantes (96,2%, n = 178) mantenían independencia para las actividades básicas de la vida diaria (IABVD), y el 69,7% (n = 129) se encontraba jubilado. El análisis estadístico no mostró asociaciones significativas entre la asistencia a la Escuela de Pacientes y la capacidad funcional (IABVD), la situación laboral activa o la edad de los participantes (p > 0,05 en todos los casos).
El 57,3% (n = 106) de los pacientes no asistió a las sesiones. Sin embargo, la mayoría (85,4%, n = 158) cumplió con el seguimiento de enfermería especializada en IC. Se observó un bajo índice de reingresos, con solo 4 casos (2,2%) registrados en los 60 días posteriores al alta hospitalaria.
El análisis reveló una asociación estadísticamente significativa entre la distancia al centro hospitalario y la asistencia a la Escuela de Pacientes (p = 0,029). Los datos mostraron que los pacientes que residían a más de 30 km del hospital presentaron una menor tasa de asistencia, siendo la mayor participación entre los pacientes residentes en la capital. Esta distribución geográfica sugiere que la accesibilidad podría ser un factor determinante en la adherencia al programa. Gráfico 1.
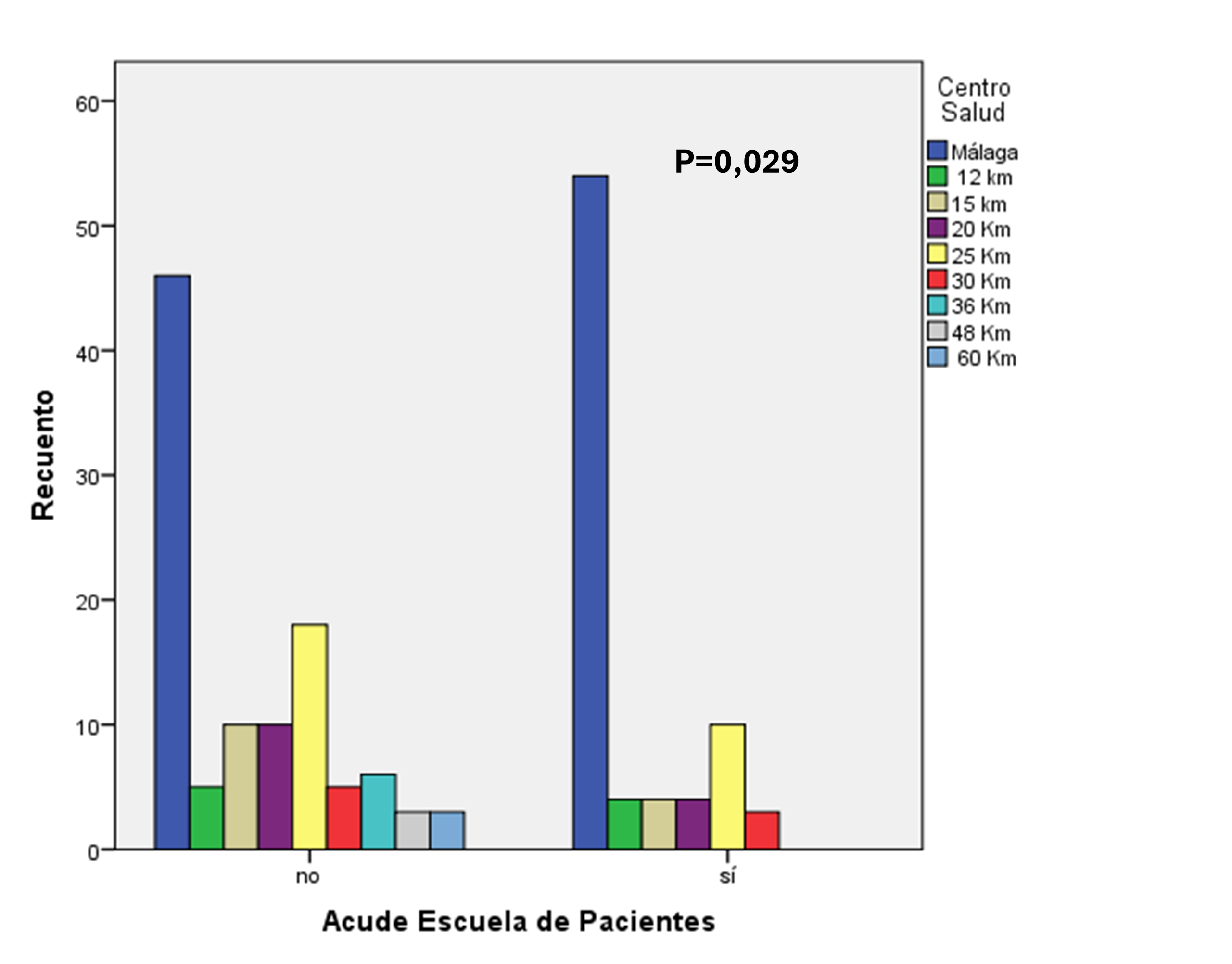 Gráfico 1. Relación entre distancia del Centro de salud y acudir a Escuela de Pacientes.
Gráfico 1. Relación entre distancia del Centro de salud y acudir a Escuela de Pacientes.
La encuesta, completada por 111 pacientes al finalizar cada sesión, reveló un alto nivel de satisfacción general. El aspecto mejor valorado fue la preparación del equipo docente, con una puntuación superior a 9 sobre 10.
Como área de mejora, la experiencia de intercambio entre pacientes obtuvo una media de 8,8 sobre 10. Además, el 100% de los participantes afirmaron que recomendarían la sesión. Gráfico 2.
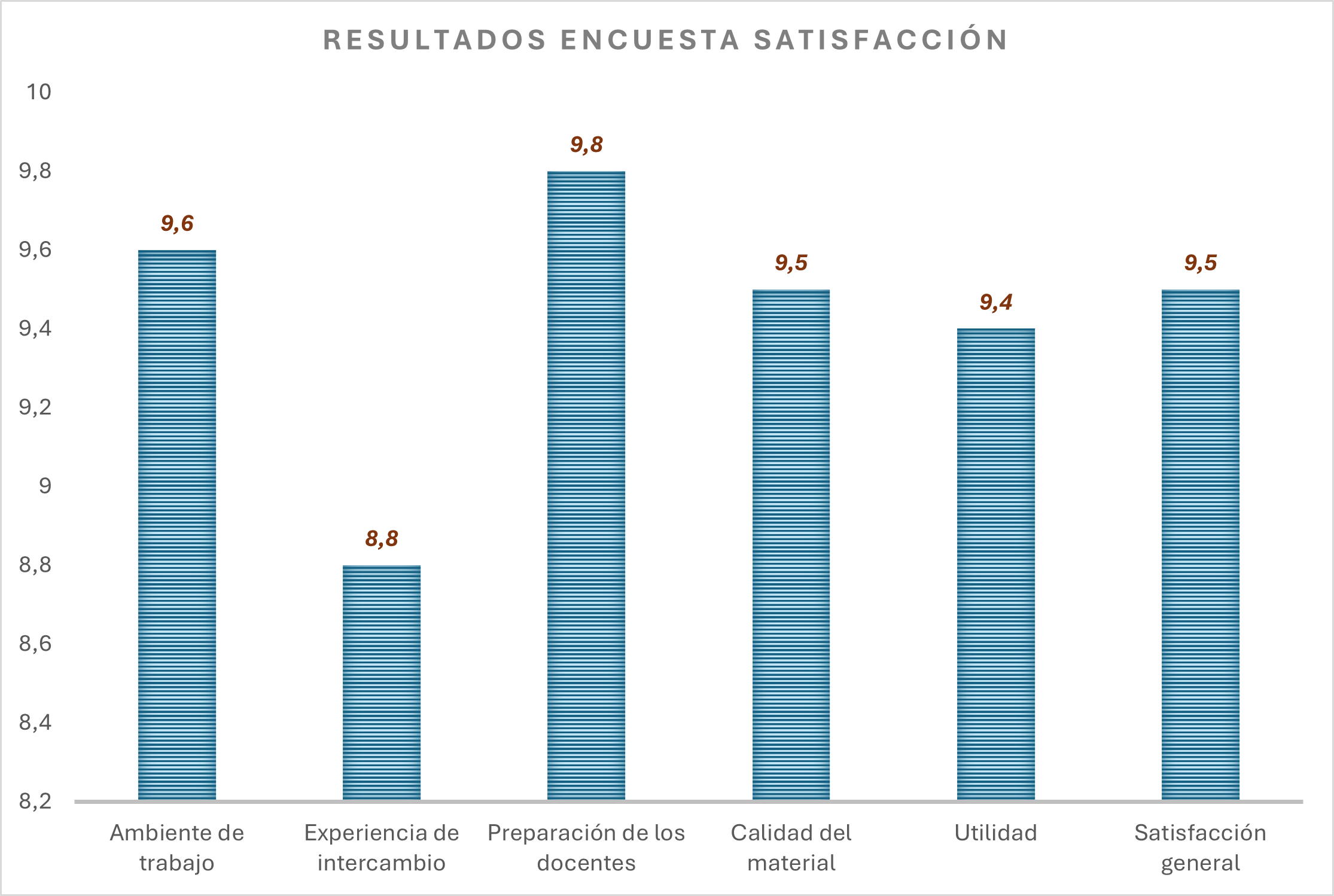 Gráfico 2. Resultado encuesta de satisfacción.
Gráfico 2. Resultado encuesta de satisfacción.
Las respuestas abiertas permitieron identificar acciones de mejora, entre las que destacan la necesidad de optimizar el material didáctico entregado en las sesiones y mejorar la dinámica para favorecer un mayor intercambio de experiencias y una participación más activa de los pacientes.
Discusión
En el presente estudio, la edad media de los pacientes con IC fue de 63,65 ± 11,48 años, cifra significativamente menor que los 78,3 ± 11,5 años reportados por Sicras-Mainar et al.6 Esta diferencia de aproximadamente 15 años podría explicarse por variaciones en el entorno asistencial (nuestra muestra procede de una Unidad de IC especializada en Cardiología) y en los criterios de selección, pese a que ambos estudios analizan poblaciones con espectros clínicos similares. Como respalda la literatura, la prevalencia de IC aumenta marcadamente con la edad, siendo más frecuente en población envejecida7.
Respecto al sexo, ambos estudios coinciden en una mayor proporción de varones, aunque con diferencias notables: un 72,4% en nuestra cohorte frente al 53% en el estudio de Sicras-Mainar et al. Esta discrepancia podría deberse al perfil clínico de nuestra población, dado que la Unidad de IC atiende principalmente casos con fracción de eyección reducida, frecuentemente asociada a cardiopatía isquémica, patología que, según datos del Ministerio de Sanidad, presenta mayor prevalencia en hombres7.
En conclusión, las diferencias en edad y sexo entre ambos estudios reflejan variaciones en el contexto asistencial y en la etiología predominante, con una mayor proporción de IC con fracción de eyección reducida en nuestro medio. Estos hallazgos subrayan la importancia de contextualizar los resultados según las características específicas de la población estudiada5.
Los resultados del presente estudio revelan una paradoja significativa en el manejo de la IC: si bien la educación terapéutica es un componente esencial para mejorar los resultados clínicos y la calidad de vida3,4,7, observamos que un 57,3% de nuestra cohorte no participó en la Escuela de Pacientes. Este dato resulta especialmente relevante si se contrasta con la elevada adherencia al seguimiento de enfermería especializada (85,4%), lo que sugiere que las barreras para la participación educativa son específicas y selectivas3.
El análisis de los factores asociados a la baja participación señaló que la distancia al centro hospitalario superior a 30 km fue el único determinante significativo (p = 0,029), lo que pone de manifiesto que la accesibilidad geográfica representa una barrera clave para la asistencia a intervenciones presenciales estructuradas. No se observaron diferencias significativas en función de variables como la edad, el nivel de autonomía o la situación laboral. Este patrón sugiere que, para garantizar la eficacia de los programas educativos, especialmente aquellos que requieren continuidad y seguimiento a largo plazo, es fundamental considerar alternativas que mejoren el acceso, como formatos virtuales o híbridos.
Aunque la literatura científica ha explorado ampliamente los beneficios de la educación terapéutica en IC, ha prestado escasa atención a los determinantes logísticos que condicionan su implementación efectiva. No obstante, nuestros resultados coinciden con estudios recientes que resaltan la necesidad de adaptar los modelos de atención a las realidades específicas de los pacientes crónicos, especialmente en cuanto a accesibilidad y continuidad asistencial8.
Ante este escenario, se hace imperativo replantear los modelos tradicionales de educación terapéutica. Por un lado, la descentralización de estos programas hacia los centros de Atención Primaria podría aprovechar la proximidad geográfica y el vínculo estrecho entre pacientes y profesionales de referencia. Por otro, la implementación de modalidades híbridas o completamente virtuales surge como una solución prometedora, especialmente para pacientes con limitaciones de movilidad o recursos socioeconómicos restrictivos.
La transición hacia modelos educativos más accesibles no solo daría respuesta a las necesidades identificadas en este estudio, sino que también se alinearía con las 12 estrategias globales de cibersalud promovidas por organismos como la OMS9. Este cambio facilitaría el acceso a la formación sanitaria sin importar la ubicación geográfica y permitiría aprovechar mejor los recursos disponibles.
Futuras investigaciones deberían evaluar el impacto concreto de estas intervenciones adaptadas, particularmente en subgrupos con mayores barreras de acceso, para garantizar que los beneficios de la educación terapéutica alcancen a toda la población con IC de manera equitativa y efectiva10.
Por otro lado, los resultados del presente estudio muestran una tasa de reingreso a los 60 días post-alta excepcionalmente baja (2,2%), en comparación con las cifras habitualmente reportadas en la literatura (20– 30%)11. Esta diferencia podría atribuirse a la implementación de un modelo asistencial integrado que combina educación terapéutica, seguimiento clínico protocolizado y monitorización continuada por parte de enfermería especializada.
No obstante, deben reconocerse ciertas limitaciones metodológicas, como la ausencia de grupo control y la falta de evaluación de variables intermedias, como la adherencia terapéutica. Estas limitaciones impiden establecer relaciones causales firmes entre la intervención y los resultados observados. En este sentido, investigaciones futuras deberían contemplar diseños controlados, analizar por separado el impacto de cada componente del modelo asistencial e incorporar mediciones sistemáticas de calidad de vida, conocimientos sobre la enfermedad y adherencia al tratamiento. Esto permitiría identificar los elementos más eficaces, cuantificar su impacto individual y optimizar el uso de recursos en el manejo ambulatorio de la IC.
Además de las limitaciones mencionadas, el diseño retrospectivo y el uso de encuestas de satisfacción como principal instrumento de evaluación constituyen otras restricciones del estudio.
Los resultados de satisfacción, obtenidos a través de encuestas completadas por 111 participantes al finalizar cada sesión, reflejan una valoración excepcional del programa. Destaca una puntuación superior a 9/10 en la preparación del equipo docente y un 100% de disposición a recomendar la actividad. Estos hallazgos confirman la buena aceptación de los programas de formación entre iguales, como ha sido documentado previamente en la literatura especializada. 12,13
El análisis cualitativo identificó áreas de mejora, especialmente en la necesidad de optimizar el material didáctico y mejorar la dinámica de las sesiones. Se destacó de forma positiva el intercambio de experiencias entre pacientes, que obtuvo una puntuación media de 8,8/10. Esta observación coincide con la teoría del aprendizaje de Bandura, que explica cómo las personas aprenden observando a otras, especialmente en contextos participativos como estos, donde compartir vivencias puede tener un efecto muy beneficioso.4
Conclusiones
Este estudio identifica la distancia geográfica al hospital como la principal barrera para la participación de pacientes con IC en la Escuela de Pacientes, superando a otras variables que no mostraron asociación significativa. A pesar de esta limitación, quienes participaron expresaron un alto grado de satisfacción, lo que resalta el valor y la aceptación de las intervenciones educativas en este contexto.
Para mejorar la accesibilidad, se propone reorganizar la estructura del programa, promoviendo su descentralización hacia los centros de Atención Primaria e incorporando modalidades digitales que faciliten la participación remota. La educación sanitaria debe considerarse un componente esencial del seguimiento clínico en pacientes crónicos, cuya eficacia dependerá de una adaptación continua y flexible a las necesidades y características específicas de la población atendida.
Conflicto de intereses: ninguno.
Este trabajo no ha recibido financiación.