Introducción
El shock cardiogénico (SC) se caracteriza por un gasto cardíaco insuficiente debido a una disfunción miocárdica, lo que lleva a una perfusión inadecuada de los órganos vitales y mecanismos compensatorios deficientes. Las personas en situación de SC se encuentran en una condición crítica y son susceptibles a un rápido deterioro que puede llevar al fracaso multiorgánico secundario a la hipoperfusión tisular 1-4.
Para mejorar el pronóstico del shock cardiogénico se ha ido incrementando el uso de distintos dispositivos de asistencias ventriculares. Los que encontramos actualmente aprobados para la descarga del ventrículo izquierdo en fase aguda son: TandemHeart®, Levitronix Centrimag®, Impella® y Oxigenación por Membrana Extracorpórea Venoarterial (ECMO VA), siendo estos dos últimos los más frecuentes 3-6.
Por otro lado, el papel de las asistencias ventriculares en pacientes con insuficiencia cardíaca descompensada aguda grave sobre una insuficiencia cardíaca crónica es también fundamental4-7. El objetivo de este soporte ventricular es el de disminuir la carga de trabajo cardíaco y reducir las presiones del ventrículo izquierdo, mejorar el consumo de oxígeno del miocardio, mejorar la reperfusión coronaria además de órganos terminales, así como reducir la congestión pulmonar4-8.
En algunos estudios se destaca la utilización temprana de soporte cardíaco mecánico con Impella® 5.5 que conduce a la recuperación en un paciente con insuficiencia cardíaca descompensada aguda sobre crónica que progresa a SC4-8. El dispositivo puede facilitar la recuperación del ventrículo izquierdo y revertir el daño a los órganos terminales4-8.
La utilización de dispositivos de asistencia ventricular tipo Impella® 5.5 es por tanto una alternativa de tratamiento cada día más frecuente, aunque se precisan más estudios clínicos aleatorizados para mejorar en la atención y seguridad clínica de los pacientes que presentan SC9.
Los pacientes portadores de dispositivos de asistencia ventricular se encuentran ingresados en las unidades de cuidados intensivos (UCI), se trata de unidades altamente especializadas que proporcionan cuidados a pacientes en situación crítica y cuentan con equipamiento y personal altamente cualificado y formado10.
Tradicionalmente, el objetivo de una UCI era el de tratar y revertir la fase crítica en la que se encuentra el paciente. Actualmente, las tasas de mortalidad en estas unidades están disminuyendo y como consecuencia los pacientes al alta de UCI son más complejos y con una amplia variedad de secuelas graves. Las principales secuelas que destacar son: debilidad muscular adquirida en UCI (encamamiento, ventilación mecánica y sedo relajación prolongada), mortalidad tardía, alteraciones neurocognitivas, disminución de la calidad de vida, dificultad para el regreso al trabajo y actividades cotidianas, estrés de familias y cuidadores, costes económicos a familias y sociedad10-14.
Como hemos destacado anteriormente, la inmovilidad es una condición que frecuentemente cursa la mayoría de los pacientes en la UCI5. La debilidad adquirida en la UCI es desarrollada por el 40-46% de los pacientes ingresados en dichas unidades12. Y también podemos decir que esta tiene un impacto negativo en el ámbito funcional, pero también genera alteraciones sistémicas como la reducción de la capacidad aeróbica, la pérdida de la fuerza muscular por atrofia, descalcificación ósea, disminución de la motilidad intestinal, disminución de las capacidades pulmonares, entre otras complicaciones multisistémicas10,11,13.
Así pues, las UCI son un escenario idóneo para empezar con la rehabilitación del paciente, un lugar donde se encuentra el personal cualificado que puede actuar ante posibles complicaciones. Además, en diversos estudios se ha demostrado que la movilización temprana es segura, factible, y mejora los resultados del paciente a corto y largo plazo 10,13,16. Es por tanto que podemos asegurar que una rehabilitación temprana disminuye las morbilidades al alta, como ya se ha comentado anteriormente.
Observación clínica
Presentación del caso
Se presenta caso de un varón de 60 años afecto de una miocardiopatía hipertrófica por MYH7 (mutación genética) evolucionada en fase dilatada con disfunción ventricular severa.
Se le implanta dispositivo ventricular tipo Impella® 5.5 vía axilar como puente a trasplante cardíaco ya que el paciente se encontraba en situación de insuficiencia cardíaca avanzada con signos de bajo gasto cardíaco, tras estudio con catéter de Swan Ganz.
Se decidió implantar el Impella 5.5 a través de la arteria axilar, ya que este tipo de acceso permite al paciente aumentar la movilidad, a diferencia del Impella CP transfemoral, que suele ser el de elección y que obliga al paciente a permanecer en la cama dificultando la movilidad. De esta manera, implantando el Impella ® 5.5 el paciente podrá sedestar e incluso deambular para poder llegar en mejores condiciones al trasplante cardíaco.
A las 48 horas posimplante de Impella® 5.5 vía transaxilar, dada la buena evolución clínica (extubación precoz el mismo día de la cirugía y ausencia de complicaciones), se prosiguió a la sedestación y a las 72 horas empezó a deambular con ayuda del personal de la unidad. Gracias a la movilización precoz favorable, el paciente pudo llegar al trasplante cardíaco en plenas condiciones físicas; este se realizó quince días después del implante de la asistencia ventricular (figura 1).
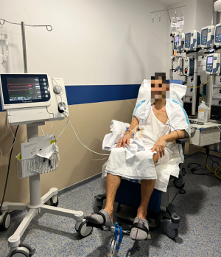 Figura 1. (imagen cedida por autor). Paciente portador de dispositivo Impella®5.5, sedestando en una butaca y pedaleando.
Figura 1. (imagen cedida por autor). Paciente portador de dispositivo Impella®5.5, sedestando en una butaca y pedaleando.
Valoración enfermera
Se realizó la valoración enfermera en el momento en el que el paciente inició la movilización precoz (sedestación y deambulación) en UCI que coincidió a las 48 horas y a las 72 horas poscirugía cardíaca. Se destacaron las necesidades alteradas, siguiendo el modelo de las 14 necesidades de Virginia Henderson.
-
Necesidad de oxigenación y circulación: hemodinámicamente estable con soporte de Impella® 5.5 vía transaxilar, portador de vasodilatador arteriovenoso (Nitroprusiato) endovenoso que fue retirado y cambiado por hipotensores orales. En ritmo sinusal. Respiratoriamente eupneico en aire ambiente, saturaciones correctas superiores a 95%, frecuencia respiratoria 15 rpm.
-
Necesidad de alimentación/hidratación: dieta oral baja en grasas e hiposódica. Sin incidencias en la deglución. Restricción hídrica de 1,5l.
-
Necesidad de eliminación: diuresis espontáneas correctas forzadas con diurético (Furosemida), inicialmente endovenosa y después vía oral.
-
Necesidad de movilización:dificultad para la movilización extremidad superior derecha (Impella® 5.5 implantado vía transaxilar derecha).
-
Necesidad de reposo/sueño: dificultad para el descanso nocturno, precisa de ayuda farmacológica con benzodiazepina (lorazepam).
-
Necesidad de vestirse/desvestirse: precisa ayuda parcial para controlar los dispositivos.
-
Necesidad de termorregulación: afebril.
-
Necesidad de higiene y protección de la piel: valoración con la escala Braden (riesgo de úlceras por presión) cada 24 horas. Higiene diaria con toallitas de clorhexidina y valoración diaria de la piel, puntos de presión e higiene bucal con cepillo de dientes cada 8 horas. Cura puntos de inserción de dispositivos (Impella ® y catéter venoso central humeral derecho)./p>
-
Necesidad de seguridad: timbre a mano, barandillas subidas. Portador de Impella® 5.5 transaxilar derecha y catéter venoso central humeral derecho.
-
Necesidad de comunicación: refiere ansiedad por la movilización con la asistencia ventricular izquierda y miedo e incertidumbre al futuro (trasplante cardíaco). Acompañado por familia, horario flexible en UCI.
-
Necesidad de creencias y valores: no precisa.
-
Necesidad de trabajar/realizarse: no precisa
-
Necesidad de ocio: refiere que aprovecha el tiempo de estancia en la UCI para dedicarse a la lectura, escuchar música y ver series y películas.
-
Necesidad de aprender: requiere de educación sanitaria sobre el proceso actual, tratamiento farmacológico y una dieta equilibrada.
Plan de cuidados
Se realizó la valoración enfermera a las 48 horas posimplante de Impella® 5.5, cuando el paciente se encontraba extubado y la correcta evolución permitió poder empezar una movilización precoz.
Se siguió el modelo de las 14 necesidades de Virginia Henderson y se elaboró un plan de cuidados con diagnósticos (NANDA), objetivos (NOC) e intervenciones (NIC) con sus actividades. Tras la valoración inicial se destacaron cinco diagnósticos enfermeros (tabla 1) y dos problemas de colaboración (tabla 2), además se identificaron los resultados (NOC) con sus indicadores, y las intervenciones (NIC) más adecuadas con las actividades destacadas.
Fase diagnóstica
Una vez hecha la valoración enfermera al paciente, se priorizaron los siguientes diagnósticos de enfermería (NANDA): deterioro de la movilidad física, ansiedad, gestión ineficaz de la propia salud, riesgo de lesión decanulación accidental, acodaduras y riesgo de disminución del gasto cardíaco: se recogen en la tabla 1. También se trabajaron los problemas de colaboración de riesgo de infección y de sangrado para poder hacer un abordaje más completo del paciente: detallados en la tabla 2.
Tabla 1
Diagnósticos de enfermería según taxonomía NANDA - NOC – NIC
| NANDA [0085] Deterioro de la movilidad física r/c efectos secundarios de los medicamentos y disminución de la fuerza, control o masa muscular, inmovilidad m/p alteraciones en la sedestación y deambulación. | |
|---|---|
|
NOC Indicadores:
|
NIC
|
| NANDA [00146] Ansiedad r/c crisis situacional m/p preocupación e incertidumbre. | |
|
NOC Indicadores:
|
NIC
[5270] Apoyo emocional
|
| NANDA [000746] Gestión ineficaz de la propia salud r/c complejidad del régimen terapéutico m/p verbalización de dificultades con el manejo de movilización con Impella® 5.5. | |
|
NOC Indicadores:
|
NIC
|
| NANDA [00035] Riesgo de lesión decanulación accidental, acodaduras r/c dispositivo Impella® 5.5. | |
|
NOC Indicadores:
|
NIC
|
| NANDA [00029] Riesgo de disminución del gasto cardíaco r/c alteración en la precarga, poscarga o contractilidad del corazón. | |
|
NOC Indicadores:
|
NIC
[4044] Cuidados cardíacos agudos
|
Escalas Likert para valorar los indicadores de resultados
Escala a: 1) Gravemente comprometido; 2) Sustancialmente comprometido; 3) Moderadamente comprometido, 4) Levemente comprometido; 5) No comprometido.
Escala b: 1) Desviación grave del rango normal; 2) Desviación sustancial del rango normal; 3) Desviación moderada del rango normal; 4) Desviación leve del rango normal; 5) Sin desviación del rango normal.
Escala h: 1) Extenso; 2) Sustancial; 3) Moderado; 4) Escaso; 5) Ninguno.
Escala m: 1) Nunca demostrado; 2) Raramente demostrado; 3) A veces demostrado; 4) Frecuentemente demostrado; 5) Siempre demostrado.
Escala n: 1) Grave; 2) Sustancia; 3) Moderado; 4) Leve; 5) Ninguno.
Tabla 2
Problemas de colaboración
| Riesgo de infección s/a procedimiento terapéutico invasivo | |
|---|---|
|
NOC Indicadores:
|
NIC
|
| Riesgo de sangrado s/a efectos secundarios del tratamiento anticoagulante | |
|
NOC Indicadores:
|
NIC
|
Escalas Likert para valorar los indicadores de resultados
Escala a: 1) Gravemente comprometido; 2) Sustancialmente comprometido; 3) Moderadamente comprometido; 4) Levemente comprometido; 5) No comprometido.
Escala b: 1) Desviación grave del rango normal; 2) Desviación sustancial del rango normal; 3) Desviación moderada del rango normal; 4) Desviación leve del rango normal; 5) Sin desviación del rango normal.
Escala h: 1) Extenso; 2) Sustancial; 3) Moderado; 4) Escaso; 5) Ninguno.
Escala m: 1) Nunca demostrado; 2) Raramente demostrado; 3) A veces demostrado; 4) Frecuentemente demostrado; 5) Siempre demostrado.
Escala n: 1) Grave; 2) Sustancial; 3) Moderado; 4) Leve; 5) Ninguno.
Fase de planificación
Se mostraron los resultados (NOC) obtenidos en las tablas 1 y 2, junto con las intervenciones y actividades que se desarrollaron para el plan de cuidados en las tablas 1 y 2.
Diagnósticos de enfermería
-
NANDA [0085] Deterioro de la movilidad física r/c efectos secundarios de los medicamentos y disminución de la fuerza, control o masa muscular, inmovilidad m/p alteraciones en la sedestación y deambulación.
-
NANDA [00146] Ansiedad r/c crisis situacional m/p preocupación e incertidumbre.
-
NANDA [000746] Gestión ineficaz de la propia salud r/c complejidad del régimen terapéutico m/p verbalización de dificultades con el manejo de movilización con Impella® 5.5.
-
NANDA [00035] Riesgo de lesión decanulación accidental, acodaduras r/c dispositivo Impella® 5.5.
-
NANDA [00029] Riesgo de disminución del gasto cardíaco r/c alteración en la precarga, poscarga o contractilidad del corazón.
Problemas de colaboración
-
Riesgo de infección s/a procedimiento terapéutico invasivo.
-
Riesgo de sangrado s/a efectos secundarios del tratamiento anticoagulante: tablas 1 y 2.
Fase de ejecución
Se realizaron las intervenciones y actividades de enfermería establecidas en el plan de cuidados de la tabla 1 y tabla 2 siempre mediante un abordaje multidisciplinar.
En primer lugar, fue necesario tratar la ansiedad manifestada por el paciente relacionada con el proceso actual, de esta forma el paciente se mostró más colaborador y animado y se prosiguió a la sedestación y a la deambulación para tratar el deterioro de la movilidad física. La movilización precoz se realizó de forma consensuada por la enfermera responsable, técnico en cuidados auxiliares de enfermería (TCAE), con la ayuda del celador y siempre con la presencia del cardiólogo en la unidad.
La maniobra de sedestación se llevó a cabo de forma diaria tanto por la mañana como por la tarde. En este caso, el paciente era conocedor de su patología, proceso actual y del dispositivo Impella® 5.5 y pudo colaborar en todo momento.
Durante cada proceso de transferencia y también de deambulación fue imprescindible en primer lugar informar al paciente y ayudar a controlar el nivel de ansiedad; cerciorarse de la estabilidad hemodinámica detectando posibles disminuciones del gasto cardíaco, así como evitar la decanulación o acodaduras del Impella®, controlar otros dispositivos (en este caso el catéter venoso central) y evitar y prevenir en todo momento los riesgos mencionados en la tabla 1.
Fase de evaluación
El paciente presenta mejoría del nivel de ansiedad en los días posteriores, de este modo ganó confianza pudiendo sedestarse en la butaca (figura 1) e incluso deambular por la UCI, siempre con la ayuda de los profesionales sanitarios.
Al terminar el proceso de atención en la UCI, se realizó́ una evaluación de los resultados seleccionados mediante la escala Likert con el resultado inicial (RI), resultado esperado (RE) y resultado obtenido (RO) comparando la situación del paciente a las 48 horas posimplante de Impella® 5.5 y a los 15 días posingreso (que coincidió con la cirugía cardíaca de trasplante cardíaco).
Se evidenció que la mayoría de los objetivos establecidos se llevaron a cabo de manera satisfactoria.
Discusión
El número de pacientes al que se le implantan dispositivos de asistencia ventricular tanto de manera electiva para puente a trasplante o de manera urgente por SC va en aumento 3-6. Estos pacientes se encuentran ingresados en las UCI y obligan a que las enfermeras se enfrenten cada vez más a un mayor número de retos para mejorar la calidad asistencial y seguridad.
La aparición de asistencias de tipo Impella ® 5.5 con duración de hasta 1 mes, y su equiparación a asistencias quirúrgicas en cuanto al nivel de urgencia en los criterios de distribución de órganos, ha cambiado el panorama del trasplante cardíaco urgente actual17.
El Impella® 5.5 se implanta vía arteria axilar, a diferencia del Impella® CP transfemoral, que obliga al paciente a permanecer en la cama provocando pérdida de masa muscular18 y debilidad adquirida en la UCI, una complicación común en los supervivientes de enfermedades críticas16.
El abordaje transaxilar realizado por equipos experimentados resulta seguro y permite la movilización y la fisioterapia precoz de estos pacientes18. Este cambio en la colocación del dispositivo promueve la movilización precoz e inicio de actividad física que ayuda al paciente a llegar a la cirugía de trasplante cardíaco con mejores condiciones físicas16,18.
Numerosas investigaciones han descrito el beneficio de los programas de movilización precoz en las UCI. Dichos estudios han mostrado que la movilización temprana es segura, factible, costoefectiva y mejora los resultados del paciente a corto y largo plazo16,19.
Además, también se destaca el efecto positivo en el ánimo de estos pacientes, que experimentan menos ansiedad y enfrentan con más positivismo el hecho de estar ingresados en estas unidades y a la espera de la cirugía cardíaca20.
La realización de este plan de cuidados podría ser útil para las enfermeras que trabajan en UCI de cardiología donde los pacientes portadores de dispositivos de asistencia ventricular forman parte del día a día, pero, en cambio, pueden no haberse encontrado con dispositivos implantados vía transaxilar que permitan la movilización de forma precoz14.
Con la elaboración de planes de cuidados específicos para este tipo de pacientes, se normaliza la práctica asistencial, se reduce la variabilidad clínica, facilita la adopción de decisiones y mejora la calidad de la atención14,15.
A pesar de los logros alcanzados en la atención de los pacientes ingresados en UCI después de la instauración de asistencias ventriculares cardíacas, entre ellas el Impella®, mejorar la calidad y seguridad continúa siendo un desafío para el futuro y objeto de análisis para seguir mejorando hasta encontrar la excelencia15.
No existen fuentes de financiación.
Conflicto de intereses: Ninguno.
Presentado en el Congreso Nacional de la SEEIUC, Barcelona,
2024.